- +1
脑出血患者,血压该如何管理?华山神内专家经验分享
原创 碓冰氷 医学界神经病学频道 收录于话题 #10.29世界卒中日 8个内容
*仅供医学专业人士阅读参考
 2021年10月29日是第16个世界卒中日,医学界携手“华山医院神经内科”带你了解这些事儿。
2021年10月29日是第16个世界卒中日,医学界携手“华山医院神经内科”带你了解这些事儿。据《中国卒中报告2019》数据显示,2018年,中国居民脑血管病死亡率为149.49/10万(死亡人数约157万),位列第三,并呈逐年增加趋势。
2017年全球疾病负担显示,卒中仍是我国居民死亡和伤残调整生命年的首要原因,同时也是寿命损失年的五大主要原因之一。
2021年10月29日是第16个“世界卒中日”,今年的主题为“警惕卒中症状,尽早识别救治!”。
借此机会,“医学界”携手“复旦大学附属华山医院”特别开展“华山神内带你了解卒中这些事儿”专家访谈活动,并特邀到华山医院神经内科唐宇平教授,就脑出血防治的相关问题分享他的见解。
预测脑出血不良预后
和血肿扩大的关键指标
脑出血是脑卒中最为严重的一种类型。
在临床医疗中,早期血肿扩大是增加致残率,病死率最重要的决定因素,如能早期预测血肿扩大,能为脑出血患者的治疗和预后评估提供参考和帮助。
目前临床上对于脑出血早期血肿扩大和不良预后的预测主要是基于CT、CTA、MRI等影像学检查,但这些影像学检查往往存在操作相对复杂、检测繁琐耗时等实际问题。
因此,近些年许多生物化学标志物与脑出血预后的关系已得到了研究,如低密度脂蛋白、C反应蛋白、血清生长因子、金属基质蛋白酶等。
之前,唐宇平教授团队的一项研究发现,LDH-A是预测脑出血不良预后和血肿扩大的最优分子标志物,该研究内容简要介绍如下(图1)。
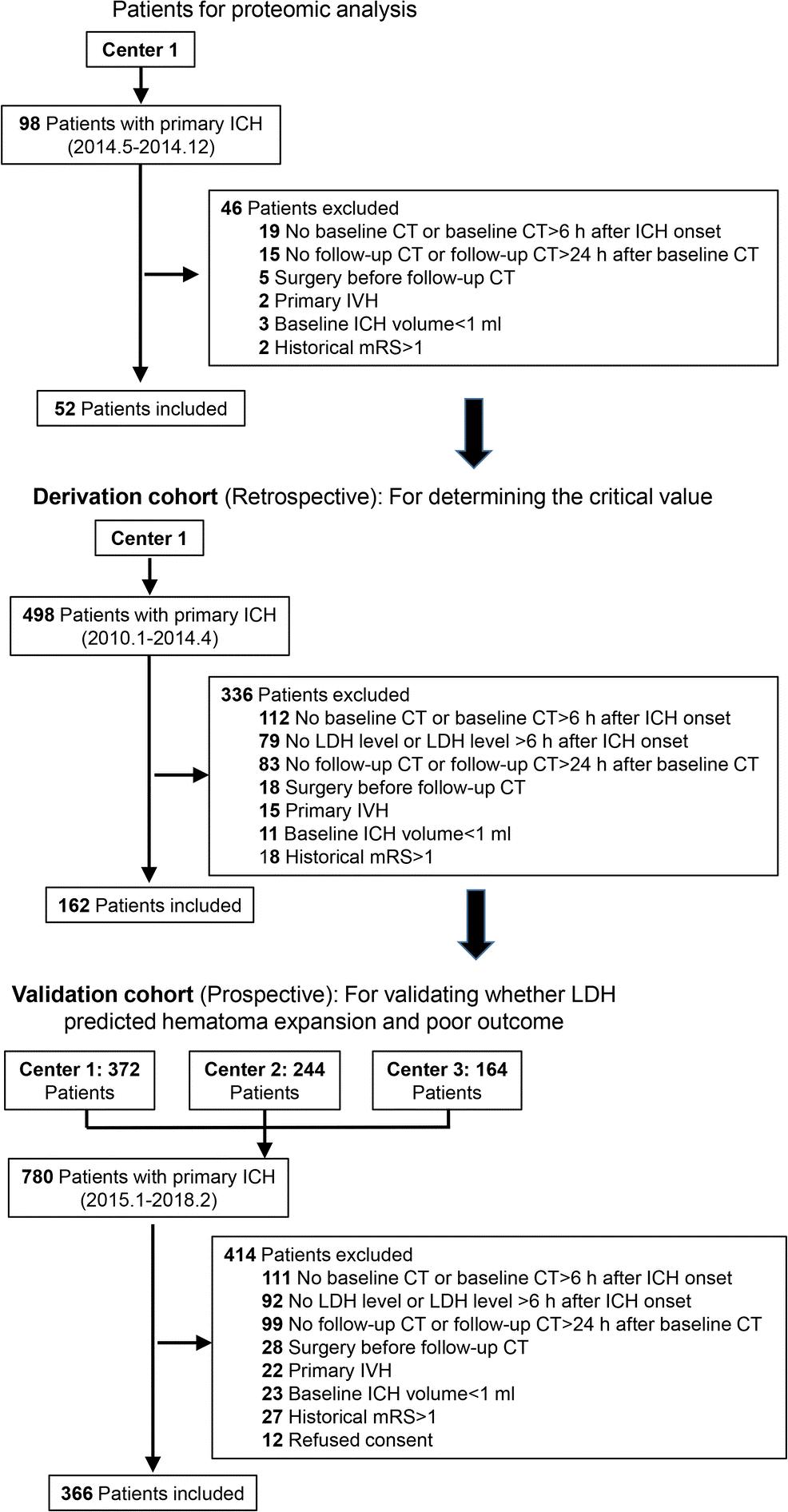 图1:唐宇平团队研究流程图
图1:唐宇平团队研究流程图唐宇平教授团队首先采用蛋白组学技术,在早期血肿扩大及预后不良的脑出血患者血液样本中检测到LDH-A水平明显增高(差异倍数=3.85倍,p=0.005)。
为了确定LDH-A的临界值,唐宇平教授团队在后续的回顾性队列中检测LDH-A的表达水平,并做了ROC曲线分析,结果表明LDH-A=220U/L为最佳临界点。
最后,唐宇平教授团队在一个前瞻性的脑出血队列中,将患者分为LDH≥220U/L组以及LDH<220U/L组,随访结果表明LDH≥220U/L组神经功能预后不良(90天mRS 4~6分)患者占比明显高于LDH<220U/L组(63%vs29.3%)(图2)。
LDH≥220U/L对于脑出血早期血肿扩大具有一定的预测价值(敏感度为79.1%,特异度为80.0%),并可以作为脑出血不良预后的预测因子(敏感度为53.3%,特异度为78.2%)。
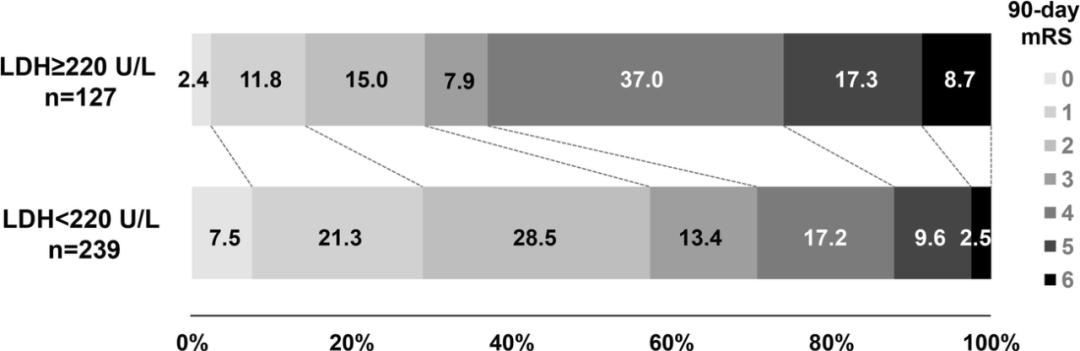 图2:LDH≥220U/L组以及LDH<220U/L组90天的mRS评分
图2:LDH≥220U/L组以及LDH<220U/L组90天的mRS评分与既往的脑出血分子标志物研究相比,该研究具有一定的优势。
其一,既往研究主要关注分子标志物与患者30天死亡率的相关性,而并未详细探讨与患者功能预后之间的关系;
其二,LDH作为常用的生化检测指标,即使在基层医院也可以进行检测,具有易于推广的优点。
就机制而言,唐宇平认为LDH可作为预测标志物的可能机制包括:LDH在中枢神经系统疾病如脑梗死等疾病中表达升高,LDH与炎症反应关系密切以及LDH基因、亚型和同工酶的影响。
对于脑出血的患者,
血压该如何管理?
唐宇平教授认为,随着循证医学证据日趋增多,相关指南对于脑出血急性期血压管理要求也一直在变化。
基于INTERACT研究证据,2010年美国心脏协会/美国卒中协会(American Heart Association/American Stroke Association,AHA/ASA)自发性脑出血诊治指南认为脑出血急性期收缩压在150~220mmHg的患者快速降压至140 mmHg可能是安全的(Ⅱa类推荐,B级证据)。
而根据INTERACT-2研究的结果,与标准降压(目标收缩压为140~180mmHg)相比,强化降压(目标收缩压<140mmHg)不能改善患者死亡或严重残疾,但是强化降压使mRS评分分布发生了显著的有利转换,强化降压的患者功能恢复显著优于标准降压组。
AHA/ASA在2015年再次更新指南,提高了证据级别,修订了对功能预后的影响:
推荐对于收缩压在150~220mmHg的住院患者,在没有急性降压禁忌证的情况下,快速降压至140mmHg是安全的(Ⅰ类推荐,A级证据),并可能改善患者的功能预后(Ⅱa类推荐,B级证据)。
并且该指南将收缩压>220 mmHg的患者应在持续血压监测下积极予以静脉降压(Ⅱb类推荐,C级证据)作为新添加的推荐意见,但是对于收缩压>220mmHg的脑出血降压目标并未做出明确的要求。
但在2016年,ATACH-2临床试验在纳入了与INTERACT-2相似的研究对象后,却研究结果显示患者并不能从强化降压中获益,并且结果显示随着强化降压治疗,患者7天内肾功能受损的发生率显著上升。
因此,不同指南对于脑出血后降压目标和降压治疗启动时机指导意见也存有争议。
2019年中国脑出血诊治指南综合了近年来几项临床研究证据,对脑出血后血压管理做出了调整:
(1)对于收缩压在150~220mmHg且无急性降压禁忌证的患者,急性期将收缩压降至130~140mmHg是安全的(Ⅰ级推荐,A级证据),但结合ATACH-2及INTERACT-2的研究结果,指南不再认为上述降压措施可改善神经功能预后,并认为将收缩压降至130mmHg以下会增加颅外缺血的风险。
(2)对于收缩压>220mmHg的患者指南仍认为静脉强化降压及持续血压监测是合理的,并继续强调应制定个体化的降压治疗方案,对于收缩压>220mmHg的患者,可将收缩压目标值设定为160mmHg。
(3)在降压治疗期间应严密观察血压水平的变化,避免血压波动,每隔5~15 min进行1次血压监测(Ⅰ级推荐,C级证据)。
此外,唐宇平教授还提出,鉴于INTERACT-2研究中发病4.8小时后强化降压治疗获益较少,强化降压治疗宜尽早。
脑出血的早期识别和管理,
应该如何做?
对于脑出血的早期识别,唐宇平认为,同缺血性脑卒中一样的是,我们也可以通过“BE FAST”早期识别脑出血患者。
“B”即Balance,是指平衡,平衡或协调能力丧失,突然出现行走困难;
“E”即Eyes,是指眼睛,突发的视力变化,视物困难;
“F”即Face,是指面部,面部不对称,口角歪斜;
“A”即Arms,是指手臂,手臂突然无力感或麻木感,通常是出现在身体一侧;
“S”即Speech,是指语言,言语困难、理解困难;
“T”即Time,是指时间,如果出现这些症状,则意味着可能出现脑卒中征兆,立刻拨打120。
但与脑梗死不同的是,脑出血症状相对更重,昏迷发生率更高(可以采用NIHSS评分及GCS评分评估)。
脑出血发病较急、病情进展比较快,一般在数小时内就能够达到高峰。
脑出血患者脑组织水肿更严重,因此常常伴有头痛、恶心、呕吐等颅内压增高的症状。
而对于脑出血的管理,简要总结如下:
(1)脑出血后血压管理如前所述;
(2)血糖值应控制在7.8~10.0mmol/L。应加强血糖监测并相应处理:血糖超过10mmol/L时可给予胰岛素治疗;血糖低于3.3mmol/L时,可给予10%~20%葡萄糖口服或注射治疗。
(3)Ⅶ因子治疗脑出血的临床疗效尚不确定,且可能增加血栓栓塞的风险,不推荐常规使用。氨甲环酸有助于限制血肿体积扩大和降低早期病死率,但长期获益不确定,不推荐无选择性使用。
(4)对于痫性发作,不推荐预防性应用抗癫痫药物,对于7天之内的痫性发作,推荐使用抗癫痫药物3至6个月,对于超过7天的痫性发作,需要癫痫药物根据具体情况而定。
(5)对于脑室出血,EVD联合rt-PA治疗脑室出血是相对安全的,有助于降低重症患者的病死率,但是否可以改善神经功能有待进一步研究。
(6)如果具有抗栓药物的明显指征时,非脑叶出血患者可以应用抗凝药物,所有脑出血患者都可应用抗血小板单药治疗。
(7)当有明显的抗凝药物使用指征时,抗凝药物相关性脑出血重启抗凝治疗的最佳时间尚不明确。在非机械性瓣膜患者中,至少在4周内应避免口服抗凝药物。如果有使用指征,脑出血后数天可开始阿司匹林单药治疗。
专家简介
 唐宇平
唐宇平医学博士,复旦大学附属华山医院神经内科主任医师。
美国哈佛大学附属麻省总院(MGH)临床访问学者
中华医学会神经病学分会神经转化医学组委员
上海市卒中学会青年理事会常务理事
上海市卒中学会中西医结合分会副主任委员
『脑出血』杂志编委
擅长脑血管病和神经内科疑难疾病的临床诊治工作。参与复旦大学第三版《神经病学》教材(负责脑出血章节)和上海市急诊规培教材(负责神经肌肉疾病)的编写;发表SCI文章四十余篇;曾获上海市医学科技进步一等奖(2013年)、华夏医学奖(2013年)、上海市医学科技进步三等奖(2014年)、国家教育部科学技术进步二等奖(2015年)。
由于为访谈内容,部分内容可能不够全面,请注意甄别
本文首发:医学界神经病学频道
本文整理:碓冰氷
本文审核:唐宇平 复旦大学附属华山医院
责任编辑:陆离先生
版权申明
本文原创 欢迎转发朋友圈
- End -
本文为澎湃号作者或机构在澎湃新闻上传并发布,仅代表该作者或机构观点,不代表澎湃新闻的观点或立场,澎湃新闻仅提供信息发布平台。申请澎湃号请用电脑访问http://renzheng.thepaper.cn。





- 报料热线: 021-962866
- 报料邮箱: news@thepaper.cn
互联网新闻信息服务许可证:31120170006
增值电信业务经营许可证:沪B2-2017116
© 2014-2026 上海东方报业有限公司




