- +1
急性肺栓塞CTA:最佳实践
原创 赵喜同学 XI区
解释肺动脉CTA不仅仅是提供关于肺栓塞(PE)存在与否的二元结果的简单过程。适当的患者选择、调整CT扫描和造影剂注射方案以及了解肺部CTA细微发现的临床意义都是需要考虑的因素。此外,放射科医生必须成为转诊医生的有用盟友,因为PE可能是一种严重的疾病,由于非特异性症状而难以诊断。来自北美的心胸放射科医生、介入放射科医师和血栓专家组成的小组,最近发表了一篇叙述性评论,重点关注与标准化肺CTA报告模板相关的信息。作者探讨了与放射报告之前和之后的事件相关的最佳实践。这包括:
(1)选择将受益于肺CTA的患者;
(2)使方案适应患者的特定生理学状态,包括孕妇;
(3)了解肺CTA常见伪影;
(4)提供与转诊医生的及时口头沟通和报告;
(5)注重以患者为中心;以及
(6)讨论增强智能世界的未来方向。
我们一块学习一下。
在急诊科确定将受益于肺CTA的患者
第一步是通过确定预测试概率来评估肺CTA对每个患者的适用性。这是一个重要的步骤,因为过度使用肺CTA可能会导致碘造影剂和辐射的潜在危害,增加不必要的医疗费用和与过度诊断肺栓塞相关的风险,从而导致抗凝过度治疗。在特定人群中验证的几种临床决策工具有助于评估预试验概率,如表1所示。
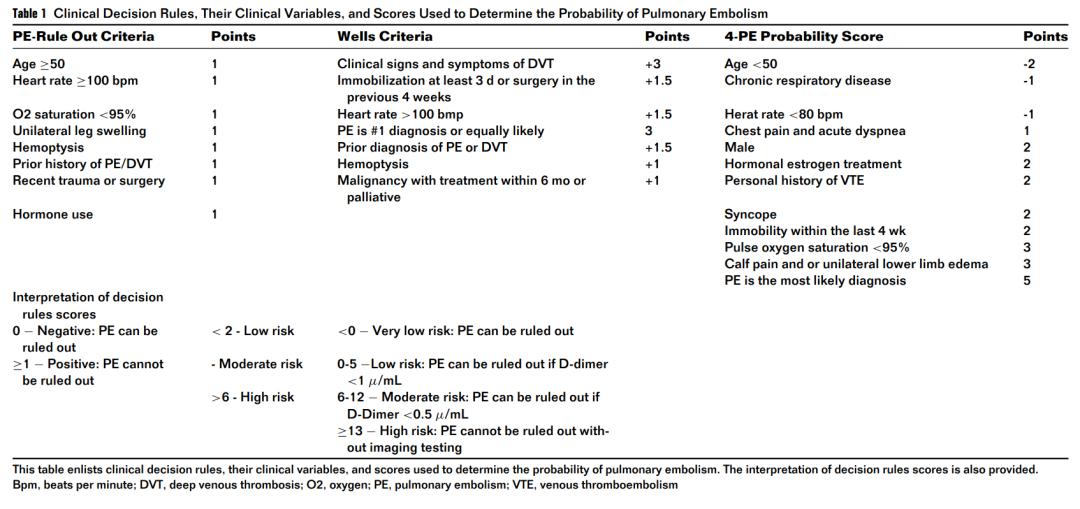
使用预测试概率得分(如Wells 3或修订的Geneva得分4),结合阴性的Ddimer测试,可安全排除约三分之一疑似PE患者的PE,假阴性率非常低。肺栓塞排除标准(PERC)的目的是仅根据临床变量(人口统计学、危险因素、体征和症状)排除诊断。PERC验证研究对来自13个ED的8138名疑似PE患者进行了研究,结果发现,在临床上通过格式塔对PE的怀疑较低且PERC评分为阴性的情况下,静脉血栓栓塞疾病的概率非常低,低于2%。最近,在参加前瞻性PERCEPIC研究的1773名疑似PE患者中,阴性PERC规则与低隐式预试验概率相结合,能够安全地排除19%患者的疾病,3个月时的血栓栓塞风险为1.2%(95%CI 0.4%-2.9%)。该方法的安全性在对1916例格式塔预测试概率低的PE患者进行的PROPER交叉非劣效性分组随机试验中得到进一步证实。试验证实了基于PERC的策略的非劣效性,同时对胸部成像的需求绝对减少了10%。
YEARS研究提出了一种简单实用的PE诊断决策树。考虑三个临床项目:(1)DVT的体征;(2)咯血和(3)PE是最可能的诊断。如果存在这些元素中的任何一种,肺CTA的D-二聚体阈值将从1000 ng/ml降低到500 ng/ml。与Wells评分相比,该方法可将肺CTA降低14%,同时提供更高的灵敏度、临床优势比和阴性预测值,而不会遗漏临床显著的PE。最近,Roy等人提出了一种新的、可能更有效的临床决策工具,即4级预测试概率规则(4级肺栓塞临床概率评分[4PEPS]),该规则基于临床标准和优化的D-二聚体测量(1.0 microg/ml)排除PE。研究设计采用了衍生和内部验证队列,共有11114名患者,随后是2个外部验证队列。4PEPS考虑了分为4个策略组的13个临床变量:(a)不需要进一步研究的概率非常低;(b)PE的概率较低,如果D-二聚体水平低于1.0 microg/ml,则排除PE;(c)中度PE概率,如果D-二聚体水平低于年龄调整的临界值,则排除PE;和(d)PE需要成像评估而不需要d-二聚体水平的高概率。在第一和第二个外部验证队列中,这一新得分使成像测试分别减少了22%和19%。作者得出结论,4PEPS可安全地提高可疑PE患者的影像学利用率。
在更具挑战性的患者群体中定制合适的方案
肺CTA的质量评估通常是解释此类研究时进行的第一次评估,因为它会影响读者回答临床问题的信心。在文献中,一般人群中的次优肺CTA范围为4%至42%。尽管质量评估部分是主观的,但在某些类型的患者群体中,肺CTA几乎总是导致一项技术上更具挑战性的研究。肺CTA报告模板建议说明研究质量。如果标准方案已被修改,则技术部分应详细说明用于改进研究的策略,无论是否如此。根据先前的尝试,可以更好地定制同一患者的后续肺CTA。
本节将确定与次优检查相关的因素,并提供一些提示,以在计划肺CTA时获得诊断图像质量。
超重和高BMI患者
肥胖的患病率在国际上不断增长。据世界卫生组织统计,世界上大约有13%的肥胖者(体重指数≥30)和39%的超重成年人(体重指数25.0-29.9)。此外,对未来20年的预测,美国肥胖率将增加33%,重度肥胖率将增长130%。因此,大体型是重复性肺CTA的主要因素之一,在可预见的将来可能仍然是次优检查的主要原因之一。由于较厚的组织会衰减光子并增加噪声,最近的CT机上的自动管电压功能将增加管电压以提高图像质量。然而,使用较高的管电压可以降低静脉内碘造影剂的衰减,而当接近33.2 keV的碘k边界时,随着衰减的增加,较低的管电压会增加肺动脉密度。因此,必须在管电压的这两个相反影响之间找到平衡。血管增强对肺动脉增强主观质量评估的影响大于对比噪声比,因此,低kV的效果更明显。作为参考,一些人建议体重小于100 kg的患者使用80 kV,体重大于125 kg的患者则使用100 kV;体重大于125kg的患者使用120 kV。尽管现代CT机器能够达到高达140 kV的电压,但多项研究表明,120 kV可以在限制辐射剂量的同时,在大多数肥胖患者中产生足够的诊断图像。增加管电流、降低机架旋转速度和降低螺距可提高信噪比。然而,这些因素会增加辐射暴露。
较慢的螺距会延长研究时间,也会加剧运动伪影。如果患者不能正确地屏住呼吸,浅呼吸和更快的机架旋转时间可能会减少呼吸伪影。自动管电流调制技术可用于大多数扫描仪制造商,用于根据定位图评估人体尺寸,并在x、y和z轴上调制管电流,以达到规定的图像质量。
最后,对于较大的患者,需要调整静脉对比度。将造影剂流速增加至至少3 mL/s,但理想情况下约为6 mL/s或更高,将造影剂容积增加至至少90 mL,并使用更高的造影剂浓度,可有效改善肺动脉强化。为了将造影剂外渗、注射压力增加和造影剂粘度增加等并发症的风险降至最低,应将18号外周静脉导管或更好的20号开窗外周静脉静脉导管置于肘管前位置。与标准导管的单端孔相比,开窗导管是最近可用的具有多个侧孔的外周静脉通路装置。
尽管其较小的尺寸可提高成功放置率,尤其是在静脉较小的患者中,但20号带孔导管的输液率与传统的18号导管一样高,为5.0-7.5 mL/s。
孕妇
怀孕期间的PE患者特别难以诊断,PE的症状和妊娠相关的变化往往重叠。除此之外,在进行诊断成像时,还需要考虑对母亲和胎儿的放射敏感性。
当怀疑该人群中存在肺栓塞时,存在几种诊断算法,但存在细微差异。到目前为止,尽管一些研究表明,PERC和改良Wells等常见临床概率评分之间存在良好的相关性,但它们尚未完全适应怀孕或产后人群。前瞻性研究倾向于选择YEARS算法(图1)或最近发布的妊娠适应日内瓦评分,后者需要进一步验证研究。一般来说,如果患者血流动力学稳定且有下肢深静脉血栓形成的迹象,可以进行下肢压迫超声检查,但应注意的是,该检查已被证明是低产率的,特别是在无症状患者中。此外,如果压迫超声呈阴性或仅显示小的深静脉血栓形成,肺CTA仍适用于提示PE的症状。在高度临床怀疑或患者住院的情况下,可省略D-二聚体评估。如果临床上仍怀疑有肺栓塞,在迄今为止仅有的两项对孕妇进行的回顾性研究中,肺CTA已成为首选。通气灌注研究是一个合理的选择。
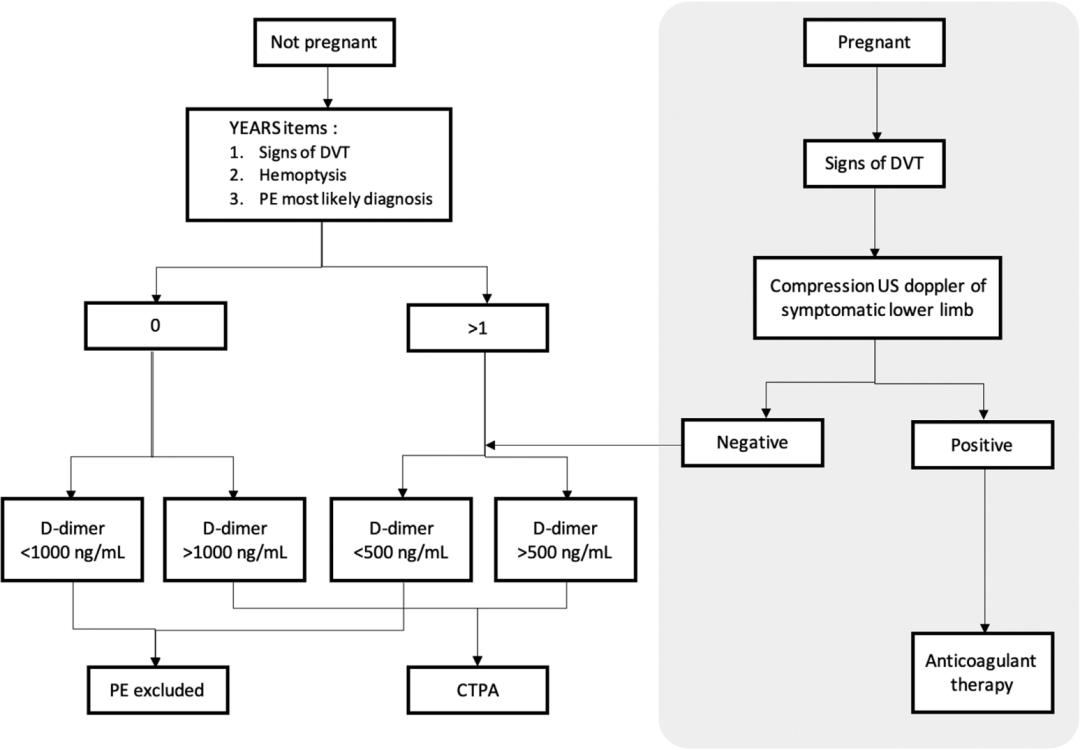
图1 YEARS算法。疑似PE的非孕妇和孕妇的决策树。
在正常妊娠期间,母亲暴露于约2.3 mSv的背景辐射,胎儿接受1 mSv。无论胎龄如何,小于100 mSv的辐射剂量被认为对胎儿无临床可检测的不良影响。据估计,胸片的有效辐射剂量为0.1mSv,通气灌注扫描为2mSv,肺CTA为3-10mSv。通气灌注扫描和肺CTA都能提供类似的低胎儿辐射暴露,但孕期母体乳房对辐射更敏感,肺CTA对乳房的辐射剂量至少是通气灌注扫描的22倍。然而,当比较5859名孕妇和产后妇女暴露于肺CTA和1292059名未暴露于肺CT或VQ扫描的妇女时,Burton等人显示,中位随访时乳腺癌的短期风险没有显著增加。近6年,风险比为1.17(95%置信区间0.80-1,70)。由于肺部CTA暴露对放射敏感乳房的长期影响仍不确定,因此,旨在进行诊断性研究,将辐射剂量降至合理可行的水平仍然是可取的。因此,放射科医生应了解快速发展的现代扫描仪和可用于患者的剂量减少技术。
在进行肺CTA时,乳房保护仍然是一个有争议的话题。一些人支持使用它,因为它可以用于减少辐射曝光,而不会降低图像质量。重要的是,为了减少辐射,必须在获取侦察图像后使用铋胸罩。然而,胸罩会在前胸壁产生伪影,尤其是当胸罩紧靠胸部时。由于这些原因,通常不采用乳房保护。腹部防护罩也不常用。最近的一项研究表明,孕妇在肺CTA期间腹部屏蔽会略微降低胎儿辐射剂量,但由于自动曝光控制,导致CT机上的参数发生变化,这可能会导致孕妇和胎儿辐射剂量的总体增加。美国医学物理师协会不支持使用铋屏蔽。考虑到肺栓塞导致了9%至20%的孕产妇死亡,如果有必要进行肺CTA以排除肺栓塞,益处大于风险。因此,与次优检查相比,进行高质量的检查对患者更有利,因为次优检查的局限性导致不确定性、额外的检查和不适当的治疗。如前一节所述,可以像超重患者一样调整扫描参数。
由于高心输出量和增加的血容量,孕妇在CTA上实现最佳肺动脉强化比普通人群更困难。在怀孕期间,由于妊娠子宫的血流量和静脉回流增加以及腹腔内压力增加,下腔静脉(IVC)中未平静血液的静脉回流更大。因此,来自上腔静脉(SVC)的静脉造影和竞争性未稳定的IVC流入都有助于肺动脉血流。它们的混合可导致全身局限性肺动脉强化或造影剂的短暂中断。在短暂中断中,在CTA采集的某些部分中,来自IVC的未强化血液优先于来自SVC的强化血液,导致解剖水平有足够的强化,而其他一些肺动脉区域几乎没有增强(图2)。
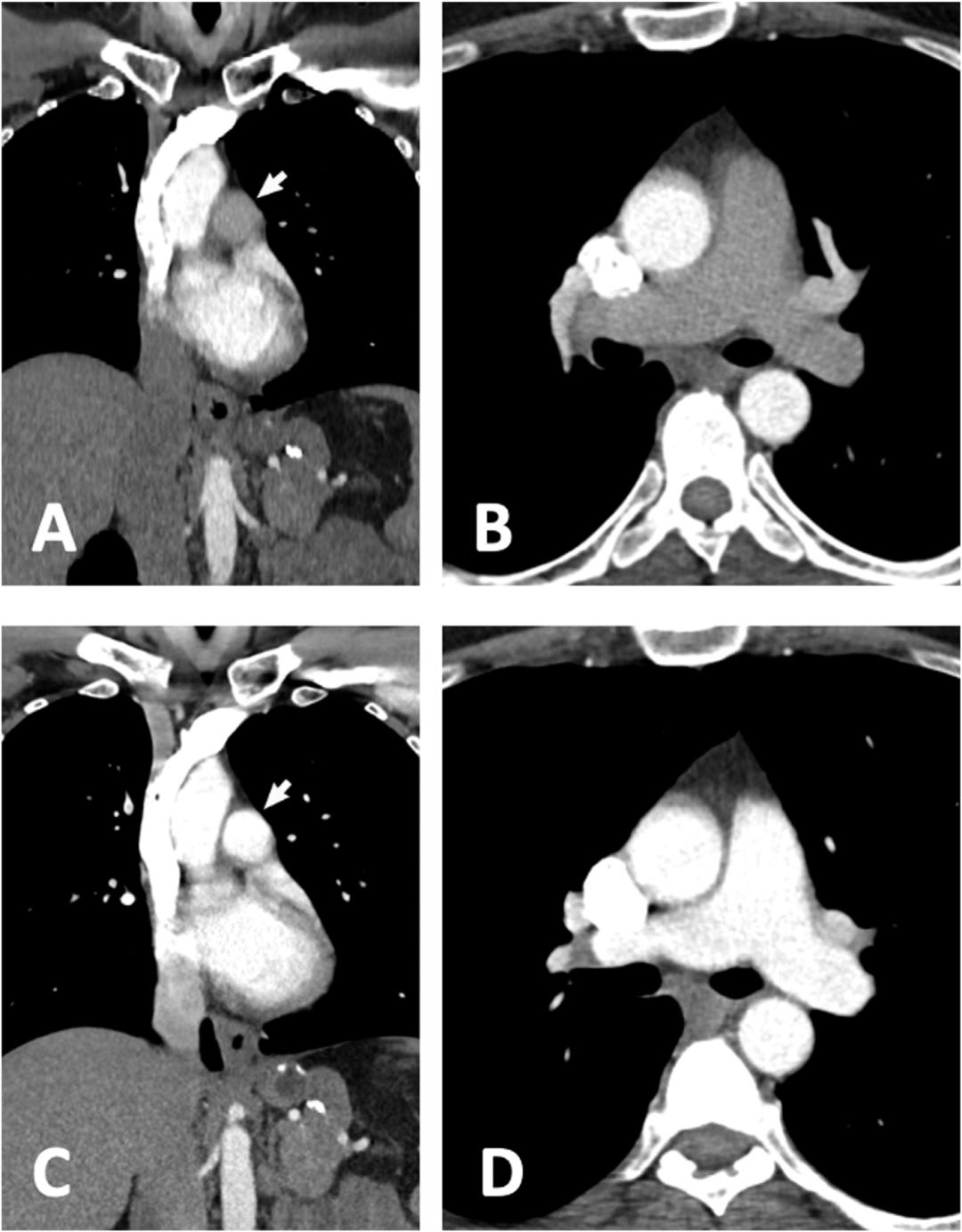
图2 造影剂中断。软组织窗口中的肺CTA冠状(A)和轴位(B)图像显示通过左上肢注射的密集静脉造影剂,使无名静脉和SVC变得模糊。主肺动脉(A,箭头)呈次优强化,密度远低于胸主动脉的增强。较差的强化是由于造影剂中断,也称为吸气相关伪影。患者接受了75 ml的300 mgI/ml造影剂。在对患者的呼吸指示进行了一次小而非深的暂停吸气后,随后用50 ml的再注射导致主肺动脉(C,箭头)出现致密的强化,如冠状(C)和轴位图像(D)所示,确保了足够的肺CTA。
Bernabe-Garcia 等人在肺CTA前进行呼吸呼吸指导和过度换气时,造影剂的短暂中断没有明显改善。然而,鼓励患者轻柔呼吸,避免过度吸气,可以最大限度地减少不理想的血管强化。另一种选择是,用张开的嘴做一个小的屏气,而不是深呼吸,可以防止瓦尔萨尔瓦动作并改善肺动脉强化。因此,优化静脉插管放置、定制呼吸指导、最大化造影剂注射速率、优化推注追踪以及尽可能使用低kV成像来增强造影剂衰减,对于优化这类患者的成像至关重要。孕妇应注意限制z轴覆盖范围,以尽量减少腹部区域的暴露(图3)。可以考虑使用固定管电流成像,而不是管电流调制。放射科医生、急诊科医生和产科医生应认识到与妊娠相关的肺部CTA的这些固有局限性,并考虑各种合适的诊断成像选项。
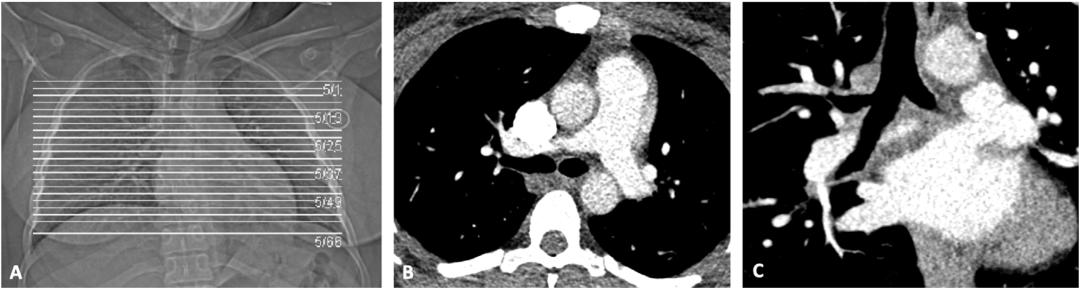
图3 用于评估孕妇肺栓塞的肺CTA。(A)定位图显示了作为减少辐射剂量的方法而执行的减少的z轴覆盖。(B,C)用软组织重建算法重建的0.75mm软组织窗图像显示肺动脉的高衰减静脉造影剂强化。使用100kV、80mAs进行成像,无需管电流调制,以尽量减少上腹部的暴露。使用300mg I/ml的静脉造影剂。低kV成像可增加对比度衰减。由于所使用的低kV和低mAs,图像明显比典型的噪声更大,但允许在减少辐射暴露的同时进行诊断检查。
先天性心脏病患者
先天性心脏疾病(CHD)患者的造影剂充分强化有时会有挑战性。了解特定的冠心病和既往手术史以及介入治疗程序有助于制定适当的造影剂总量和速率。回顾以前的成像(如果可用)有助于了解解剖结构和复杂性。CTPA在接受姑息性全腔肺动脉连接或Fontan手术的单心室患者中尤其具有挑战性。在这些患者中,全身静脉血绕过心室流向肺动脉,并分阶段进行。SVC血液通过双向Glenn手术或半Fontan手术被引导至肺动脉,并且通过侧隧道或心外Fontan手术将IVC引导至肺动脉来完成缓解。在Fontan分流患者中,有1%至33%的患者出现血栓栓塞,PE是心脏性猝死的最常见原因。仅通过1个肢体(上肢或下肢)注射造影剂时,由于左右肺动脉的强化时间不同,可以看到强化和未强化血液导致的假血栓(图4)。Fontan姑息后,SVC流优先流向右肺动脉,IVC流则流向左肺动脉。从未注射的肢体返回的未强化的血液会导致充盈缺陷。解剖结构的改变(如下腔静脉中断、左上腔静脉或静脉侧支)增加了挑战。
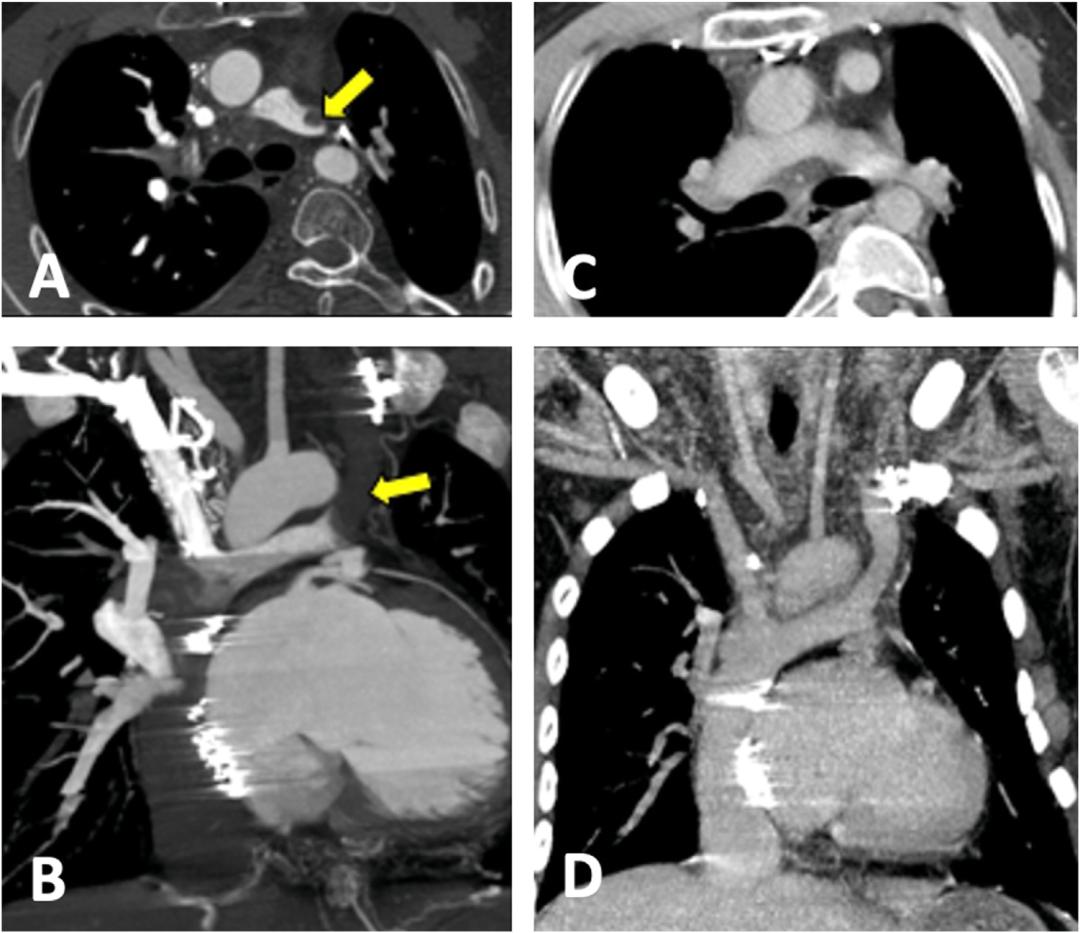
图4 先天性心脏病患者的假肺栓塞。20岁男性患有三尖瓣闭锁,Fontan修复后双侧Glenn分流(SVC至肺动脉)状态。在早期动脉增强时获得轴位(A)和冠状斜位最大密度投影(B),并且显示左侧Glenn(箭头)的低衰减并且延伸到左肺动脉中,这可能被误认为肺栓塞。由于右上肢注射,右侧Glenn很好地强化。在延迟的静脉期获得轴向(C)和冠状位最大密度投影(D),显示左侧Glenn的均匀增强,表明没有血栓。
同时注射上肢和下肢以及早期和延迟采集可以缓解这种伪影。总共注射2-3 ml/kg的造影剂,60%的体积从下肢注射,然后用盐水冲洗。静脉造影剂在上肢以2-2.5ml/s的速度注射,在下肢以3-4ml/s的速度注射。由于不寻常的解剖结构,放射科医生帮助技术人员确定肺动脉的推注时间可能特别有用。扫描可以基于左肺动脉的触发或延迟静脉期(60-90秒)的手动触发来启动,以可视化Fontan通路的下肢。另一种选择是上肢注射,但具有较高的速率、较长的注射时间以遮蔽所有结构、平衡期采集和额外的延迟采集。2-2.5ml/kg至180ml的较高对比剂总量是优选的。
2期或分次推注技术可以帮助所有肺动脉和Fontan回路的强化。例如,75 ml浓度为350 mg/kg的碘造影剂可以以3 ml/s的速度给药,然后暂停30-45秒以允许再循环。然后,可以以4-5ml/s的速度注射另外75ml的造影剂。扫描可以基于主动脉中达到适当的阈值来触发,或者通过基于心脏强化的手动触发来触发。30-40秒后的另一个延迟采集有助于区分混合伪影和血栓。另一种选择是注射大量静脉造影剂,并在70-75秒的预设延迟时间采集,20秒后进行额外扫描。
肺CTA的其他常见伪影
呼吸运动是肺CTA中的常见限制,因为呼吸急促是一种常见的检查指征,患者屏气能力有限。通过将血管窗改变为肺窗并观察呼吸运动,可以减轻假阳性发现(图5)。1mm量级的薄层成像将呼吸运动产生的部分体积效应降至最低。
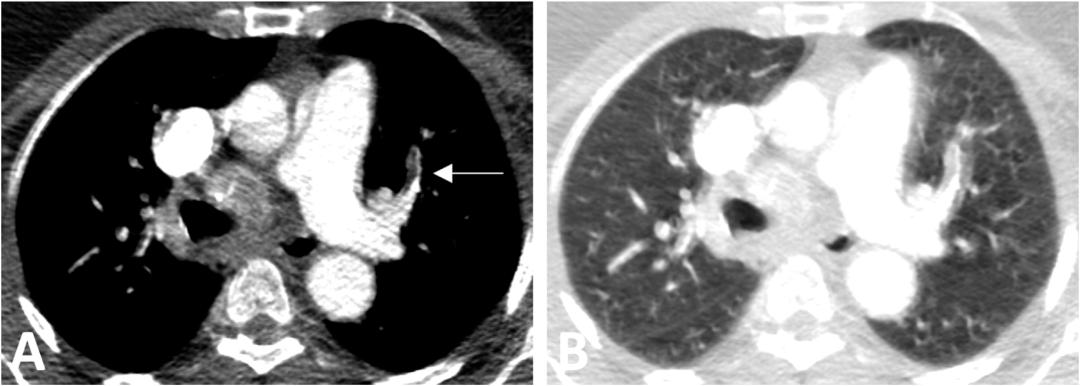
图5 模拟肺栓塞的运动伪影。(A)71岁女性,气短。轴位肺CTA图像显示左上叶前段肺动脉可能存在充盈缺损(箭头)。(B)在肺窗上,运动伪影产生了强化的肺动脉和相邻的低密度肺组织的合成图像,解释了假性充盈缺损。
广泛的空腔疾病或大量胸腔积液也可能影响对肺动脉节段和亚节段的评估。在这种情况下,最好说明诊断性肺动脉评估的水平。
最后,上腔静脉中的线束硬化伪影限制了对右肺动脉的评估(图6)。在造影剂推注后,可以通过使用盐水将伪影最小化。此外,通过右静脉系统优先给予造影剂可以减轻穿过左头臂静脉的密集造影剂产生的条纹伪影。因此,肺CTA的解释需要方案优化,以在没有潜在伪影的情况下提供最佳的肺动脉强化。
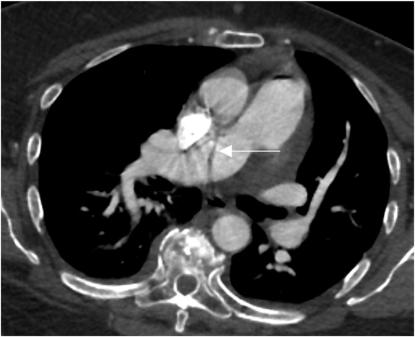
图6 右肺动脉中的条纹伪影。67岁的肺CTA轴位图像显示,上腔静脉与右肺动脉重叠的致密对比产生条纹伪影(箭头)。
与转诊医生的及时口头交流和报告
肺栓塞伴或不伴右心劳损是一个关键发现,应迅速将其转达给转诊医生,以加快患者治疗。有效的沟通在诊断成像中至关重要,应采用能够提供最佳患者护理、满足及时性需求并抵消沟通失败风险的方法。这包括与转诊医生口头交流关键发现,记录医疗保健提供者的姓名和职务,以及在影像报告中记录交流的日期和时间。大多数机构调整行政支持,以克服在工作量大和缺乏自动化系统的情况下的通信故障。
为了解决通信故障并保持放射学小组的绩效,应在转诊医生和放射科医生之间建立在线决策支持系统,以在医生无法接听电话时加强沟通,并将对患者的潜在伤害降至最低。这样的决策支持系统使用机器学习开发,以识别需要与临床利益相关者及时沟通的影像学发现。然而,该系统并没有在临床利益相关者之间采用双向沟通方法,以确保及时的患者管理。
以患者和家庭为中心的报告时间表
让患者及其家人参与其护理和决策过程是实施以患者为中心的医学的关键。
关于基于临床决策算法的肺CTA是否合适的初步讨论应提高患者对成像检查的益处和风险的理解。一旦进入扫描室,放射科医生团队可以采取多种行动,通过引导患者通过检查来缓解患者的体验。除其他外,在插入静脉插管时表现出谨慎,指导患者的呼吸模式以获得最佳的图像采集,以及对短暂但压倒性的温暖感和想要小便的感觉进行预警,可以提高患者的总体满意度。
以患者为中心的护理的下一步是围绕肺CTA报告,并考虑患者在接受结果时的偏好。在当前通过网络患者门户轻松访问的范例中,即使在患者与临床提供者沟通之前,成像报告也可以随时提供给患者。虽然放射科医生经常在幕后,但在线患者门户为放射科医师提供了作为患者顾问并积极参与决策过程的机会。患者欢迎放射科医生的咨询机会。患者报告说,当他们参加与放射科医生的咨询服务时,他们对自己的结果有了更好的了解,并对自己的护理有了更大的参与感。在当前以电子方式获取成像报告的时代,一半的患者使用此功能,90%的患者欢迎在线获取结果。然而,缺乏关键图像的可访问性限制了他们对放射学报告的理解。因此,未来的创新方法,如视频报告和记录,解释并向患者指出关键的影像学发现,可能有助于让患者更接近决策过程。
增强智能(Augmented Intelligence )世界的未来方向
放射学实践的未来是拥抱和增强快速发展的人工智能(AI)技术的利用,这不仅可以提高检查报告的效率和准确性,而且可以改善患者护理的模式。这些应用包括是否成像的决定、计划、扫描仪和成像资源利用、图像采集、图像质量评估以及报告结果的沟通和跟进。
在最近的一项研究中,Chekikh等人将用于诊断肺CTA PE的AI算法的诊断率与急诊放射科医生的诊断率进行了比较。1202名患者中包括190名PE患者(PE患病率为15.8%)。AI算法导致29个假阳性PE诊断和14个假阴性。放射科医生错过了19例PE患者。作者发现AI算法和放射科医生之间的阴性预测值相似(分别为98.6%和98.1%),放射科医师的阳性预测值高于AI(95%和80.4%)。
作者得出结论,用于PE的AI增加了紧急放射科医师对其最终诊断的信心,特别是在成像质量差至中等的情况下。因此,放射学领域不断发展,并且随着人工智能的发展,显示出有希望的合作伙伴关系,应该改善放射科医师的实践并最终使患者受益。
总之
借助临床决策工具评估患者PE的预测概率对于对抗肺部CTA的过度使用至关重要,并且可以将不必要的检查申请减少多达22%。
对于超重患者,在降低扫描仪旋转时间和螺距的同时增加管电压和电流可以增加信噪比并可能增加辐射暴露。然而,增加管电压可以减少碘的衰减。
对于超重和妊娠患者,将静脉造影剂注射流量增加至约6 ml/s或更高并将总量调整至约90 ml应改善肺动脉强化。
对于怀孕患者,张开嘴巴的浅呼吸和限制z轴覆盖可以避免造影剂的短暂中断并最小化辐射剂量。
对于先天性心脏病患者,了解患者目前的心血管配置对于正确定制肺部CTA方案至关重要。
可以采取许多措施来支持以患者为中心的环境,例如在患者到达放射科时对其进行适当的教育,并警告他们造影剂注射引起的潮红感(flushed sensation)。
人工智能有望对PE的诊断过程做出积极贡献,尽管它的角色在放射学实践中的作用仍有待确定。
文献原文:Tan S, Hamarati LB, Rajiah PS, Le Gal G, Ko JP, Stojanovska J. CTA of Acute Pulmonary Embolism: Best Practices. Semin Roentgenol. 2022 Oct;57(4):313-323. doi: 10.1053/j.ro.2022.08.003. 仅供专业人士交流目的,不用于商业用途。
2022年11月18日
本文为澎湃号作者或机构在澎湃新闻上传并发布,仅代表该作者或机构观点,不代表澎湃新闻的观点或立场,澎湃新闻仅提供信息发布平台。申请澎湃号请用电脑访问http://renzheng.thepaper.cn。




- 报料热线: 021-962866
- 报料邮箱: news@thepaper.cn
互联网新闻信息服务许可证:31120170006
增值电信业务经营许可证:沪B2-2017116
© 2014-2024 上海东方报业有限公司




