- +1
给1型糖尿病患者使用胰岛素,如何调整给药剂量?
原创 蓝鲸晓虎 医学界内分泌频道
*仅供医学专业人士阅读参考
一张表总结
由于β细胞功能丧失,1型糖尿病(T1D)患者胰岛素存在胰岛素绝对缺乏,除高血糖外,还可导致高甘油三酯血症和酮症酸中毒等代谢紊乱,胰岛素是T1D患者的一线治疗选择。
越来越多的证据支持,以每日多次注射胰岛素(MDI)或胰岛素泵持续给药(CSII)为代表的强化胰岛素替代治疗是更为有效且安全的T1D治疗策略,不仅降低糖化血红蛋白(HbA1c),还减少大血管和微血管并发症[1]。
胰岛素替代方案所用的胰岛素包括基础胰岛素和餐时胰岛素。与人胰岛素相比,胰岛素类似物的低血糖和体重增加等不良反应较轻,HbA1c的达标率更高相关,但价格较贵。
基础胰岛素包括中效胰岛素(NPH)、长效胰岛素类似物和通过胰岛素泵持续的输注短效或速效胰岛素。与NPH胰岛素相比,基础胰岛素类似物的作用持续时间更长、降糖作用更平稳[2];速效胰岛素类似物(RAA)的起效和峰值时间更快,作用持续时间比常规人胰岛素更短。
超短效胰岛素类似物(URAA):超速效门冬胰岛素和赖脯胰岛素减轻餐后血糖波动的效果优于RAA[3-4]。此外,在T1D患者中,与U-100甘精胰岛素相比,新型长效基础胰岛素类似物(LAA)U-300甘精胰岛素和德谷胰岛素的低血糖风险较低[5-6]。
一般而言,T1D患者每日胰岛素总需要量为0.4-1.0U/kg/d,青春期、妊娠期患者需要更高剂量。美国糖尿病协会将0.5U/kg/d作为代谢稳定的T1D患者的常规起始剂量,一半分配给餐时胰岛素以控制餐后血糖,一半作为基础胰岛素用于控制两餐之间的血糖[7]。
如何调整给药剂量?
碳水化合物系数(insulin to carbohydrate ratio,ICR)是指体内1个单位胰岛素所对应饮食中的碳水化合物克数。ICR=碳水化合物摄入量(g)/胰岛素用量(U),由个体的胰岛素敏感性所决定,一般为10-15g/U,超重或肥胖者可达5g/U,消瘦者可达20g/U。
患者也可根据每餐的成分设定不同的ICR,如早餐、午餐、晚餐的 ICR 分别为1:10、1:8和1:12。ICR结合饮食中的碳水含量是确定餐时胰岛素的剂量的重要依据。
■ ICR的计算方法
可使用“500规则”计算ICR:ICR=500/每日胰岛素总剂量(TDD)。TDD=24小时内使用的基础/长效和餐时/速效胰岛素的累加剂量,如果每日胰岛素摄入量均不同可取3-4天的平均值。
为了检查 ICR 的准确性,患者应在进食后2-3小时检测血糖。若餐后血糖比餐前高3 mmol/L以上,需要考虑减少碳水的摄入量或提高ICR(比如,由1:10改为1:8)。
T1D患者的MDI给药方案应将餐前使用短效和长效胰岛素制剂相结合,通过滴定长效胰岛素剂量以调节夜间空腹血糖,结合定时注射短效胰岛素控制餐后血糖[8]。下表总结了T1D患者的不同胰岛素剂型选择、剂量分配及其优劣。
表1 :T1D患者的皮下胰岛素给药方案及其注意事项[9]
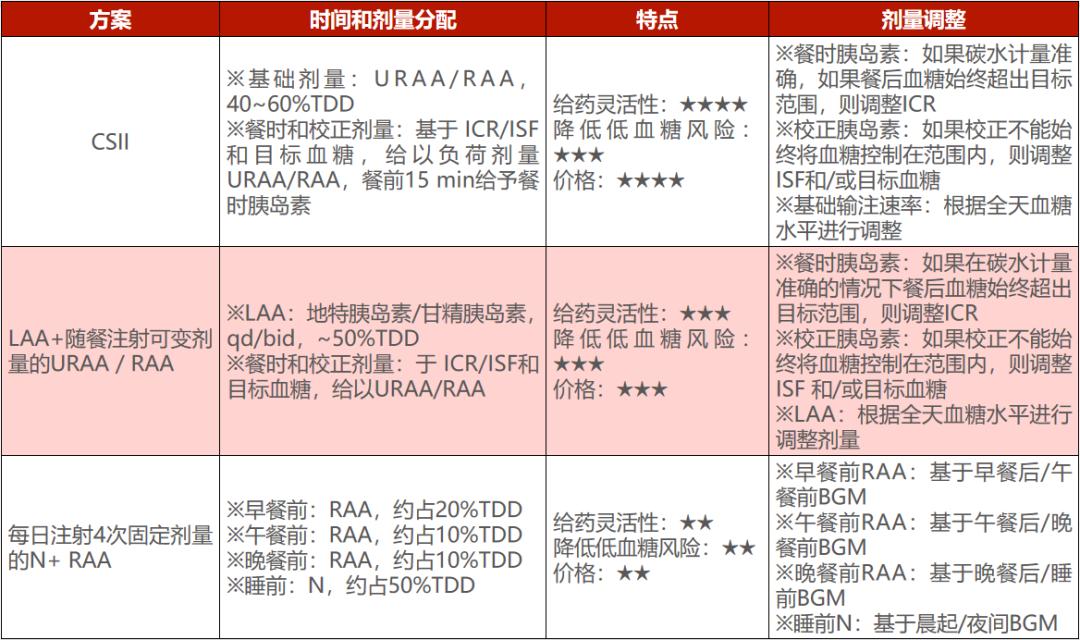
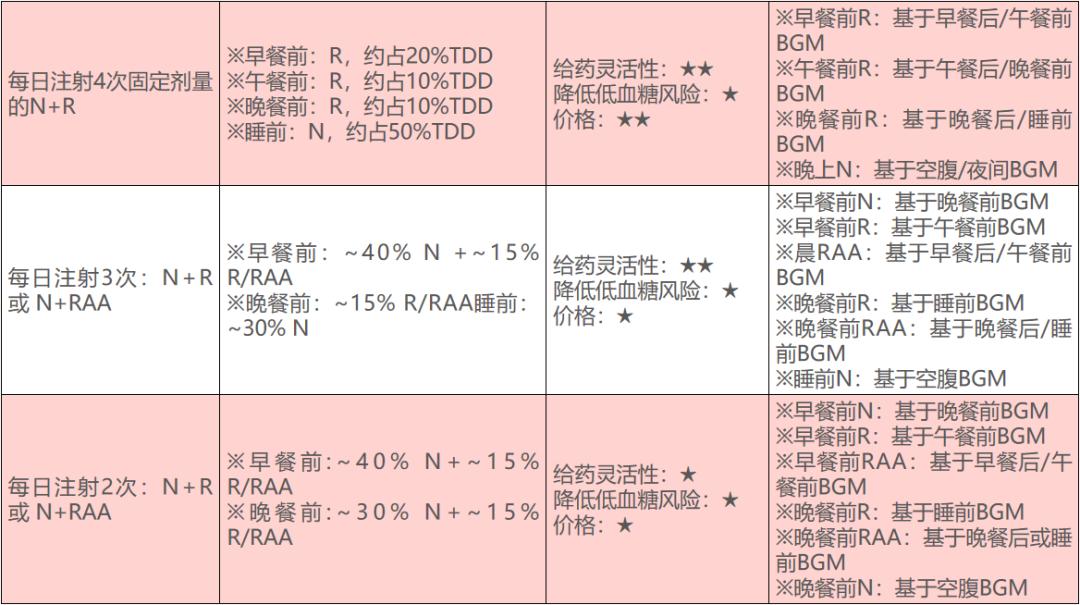 ICR,胰岛素:碳水化合物比;ISF,胰岛素敏感因子;LAA,长效胰岛素类似物;N,NPH胰岛素;R,短效(常规)胰岛素;RAA,速效胰岛素类似物;URAA,超速效类似物。
ICR,胰岛素:碳水化合物比;ISF,胰岛素敏感因子;LAA,长效胰岛素类似物;N,NPH胰岛素;R,短效(常规)胰岛素;RAA,速效胰岛素类似物;URAA,超速效类似物。参考文献:
[1]. Diabetes Control and Complications Trial (DCCT)/Epidemiology of Diabetes Interventions and Complications (EDIC) Study Research Group. Mortality in type 1 diabetes in the DCCT/EDIC versus the general population. Diabetes Care 2016;39:1378–1383.
[2]. Russell-Jones D, Bode BW, De Block C, et al. Fast-acting insulin aspart improves glycemic control in basal-bolus treatment for type 1 diabetes: results of a 26-week multicenter, active-controlled, treat-to-target, randomized, parallel-group trial (onset 1). Diabetes Care 2017;40:943–950.
[3]. Klaff L, Cao D, Dellva MA, et al. Ultra rapid lispro improves postprandial glucose control
compared with lispro in patients with type 1 diabetes: results from the 26-week PRONTOT1D study. Diabetes Obes Metab 2020;22: 1799–1807
[4]. Blevins T, Zhang Q, Frias JP, Jinnouchi H; PRONTO-T2D Investigators. Randomized double-blind clinical trial comparing ultra rapid lispro with lispro in a basal-bolus regimen in patients with type 2 diabetes: PRONTO-T2D. Diabetes Care 2020;43:2991–2998
[5]. Lane W, Bailey TS, Gerety G, et al.; Group Information; SWITCH 1. Effect of insulin degludec vs insulin glargine U100 on hypoglycemia in patients with type 1 diabetes: the SWITCH 1 randomized clinical trial. JAMA 2017;318:33–44
[6]. Home PD, Bergenstal RM, Bolli GB, et al. New insulin glargine 300 units/mL versus glargine 100 units/mL in people with type 1 diabetes: a randomized, phase 3a, open-label clinical trial (EDITION 4). Diabetes Care 2015;38:2217–2225.
[7]. Peters AL, Laffel L (Eds.). American Diabetes Association/JDRF Type 1 Diabetes Sourcebook.
Alexandria, VA, American Diabetes Association, 2013.
[8]. American Diabetes Association Professional Practice Committee. 9. Pharmacologic Approaches to Glycemic Treatment: Standards of Medical Care in Diabetes-2022. Diabetes Care. 2022;45(Suppl 1):S125-S130.
[9]. Holt RIG, DeVries JH, Hess-Fischl A, et al. The management of type 1 diabetes in adults. A consensus report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care 2021;44: 2589–2625.
本文首发丨医学界内分泌频道
本文作者丨蓝鲸晓虎
本文审核丨山东省济南医院糖尿病诊疗中心主任 王建华
责任编辑丨橘子
版权申明
本文原创,欢迎转发朋友圈~
- End -
本文为澎湃号作者或机构在澎湃新闻上传并发布,仅代表该作者或机构观点,不代表澎湃新闻的观点或立场,澎湃新闻仅提供信息发布平台。申请澎湃号请用电脑访问http://renzheng.thepaper.cn。





- 报料热线: 021-962866
- 报料邮箱: news@thepaper.cn
互联网新闻信息服务许可证:31120170006
增值电信业务经营许可证:沪B2-2017116
© 2014-2026 上海东方报业有限公司




