- +1
心梗后反复室速、室颤,如何正确抢救?
原创 王玉伟、金迪 医学界心血管频道 收录于合集 #心内病例 50个
*仅供医学专业人士阅读参考
临床案例
马修正在跟实习同学们讲课,那些临床案例在他的描述下都成了充满悬疑又紧张激烈的精彩故事,听得同学们都一脸崇拜。马修总结道:“心内科最凶险的就是室性心律失常,常常猝不及防的出现,必须在第一时间做出判断及处理。”
就在这时,波仔通知马修有新入院患者,马修信心十足得起身,向“崇拜者们”一挥手,说:“刚才都是理论,现在我亲自带你们参与一次‘实战’。”
一
患者70岁男性,因“腹胀2周,加重6小时”入院。患者从2周前出现腹胀,自己服药治疗,总不见好,现在症状突然加重,才来消化科门诊就诊。没想到消化科大夫一查心电图,就跟他说这是“心肌梗死”,让他立即去心内科住院。
波仔在询问病史、完成查体的同时,马修利落的安排了检查及治疗,二人配合默契,而且马修还不忘向身后的学生们授课。
患者有糖尿病家族史和长期吸烟史,没有高血压、饮酒史和心脏病家族史,目前生命体征平稳,心肺及腹部查体未见明显异常。
马修:“老年男性、糖尿病、吸烟均是冠心病的危险因素,注意‘饮酒’虽然是我们非常关注的项目,但‘饮酒史’目前不是你们课本上所说的冠心病危险因素,考试不要选错了。”
有个怯生生的声音说:“马老师,家里老人说喝酒能软化血管,可以预防心脏病……”
马修摇了摇手指:“不不不,”目前心血管病一级预防指南不建议普通人群通过少量饮酒来预防心血管病,而且还做出了日均酒精摄入量男性不超过25g、女性不超过15g的限定,高血压、糖尿病、房颤、肝肾功能受损者以及孕妇和青少年都不建议饮酒。”
患者也提出了自己的疑问:“我从来没出现过胸痛的症状,怎么就是心梗了呢?”
马修也进行了解释:“胸痛确实是急性心梗的最常见症状,但并不是所有人都会出现。”老年糖尿病患者心脏自主神经功能障碍,疼痛受体阈值增高、容易出现疼痛缺乏,腹胀、呃逆、呕吐等消化系统症状甚至可以成为心肌梗死的唯一表现,心电图检查的重要性就在这时出来了。”
说罢,马修拿起了患者的心电图(图1),V1-V4导联ST段抬高,提示急性心肌梗死。
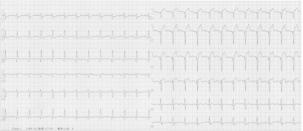 图1 入院心电图
图1 入院心电图又有学生发问:“马老师,心电图既然已经诊断急性心梗,现在为啥不去做造影?”
马修说:“心电图只是在‘提示’心梗,而不是‘诊断’心梗,……等多种疾病都可以导致心电图出现类似心梗的ST段抬高,所以需要完善鉴别。这些线索马上就要汇总过来了!”
“马哥,肌钙蛋白T明显升高!”波仔看到检查结果后立即通知马修。
超声科的兄弟也已经把床旁超声推来,并完成了检查:“左室前壁运动障碍,LVEF 30%。”
“证据集齐,诊断‘急性前壁ST段抬高型心肌梗死’,现在还是急性期,波仔负责谈话签字,同学们再翻一下课本、巩固知识,我要去做手术了!” 马修总结完毕,转身留下一个华丽的背影,前往导管室准备手术。
冠脉造影显示三支病变,前降支近段闭塞、回旋支近中段狭窄90%,右冠脉中段也有90%以上的弥漫狭窄。术中判断前降支为罪犯血管,优先进行支架植入处理,择期再处理右冠和回旋支病变。1周之后,患者三支血管均完成血运重建,术后服用阿司匹林、氯吡格雷、阿托伐他汀、卡托普利、卡维地洛,并进行心脏康复治疗。[1]
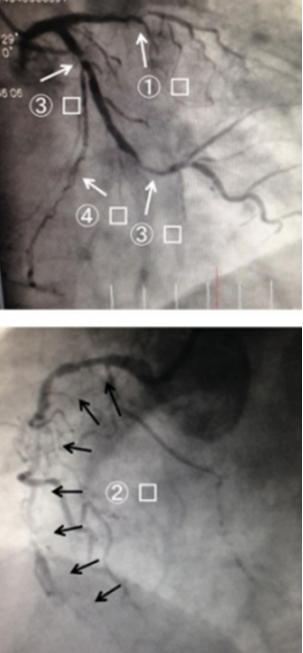 图2 冠脉造影结果
图2 冠脉造影结果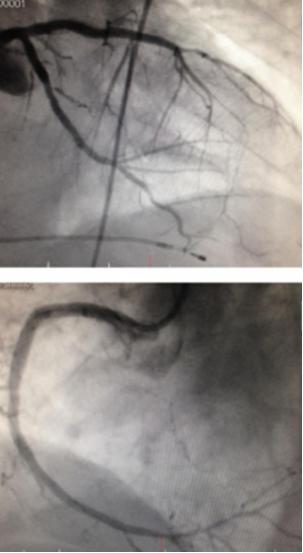 图3 冠脉PCI术后
图3 冠脉PCI术后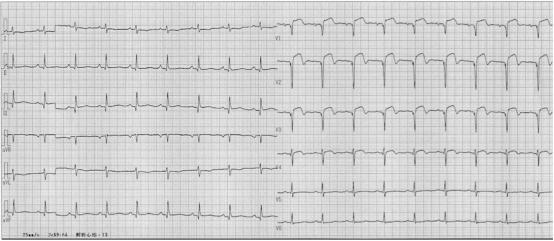 图4.术后心电图
图4.术后心电图如果故事到此为止,马修不过是处理了一例症状不典型的急性心梗。几天后,马修口中的“最凶险”事件出现了,给精彩悬疑的故事又加上了一份紧张刺激。
二
第11天晚上,值班波仔值班。
护士的喊声从对讲机里传来:“大夫,XX床‘阿斯’了!”
(阿斯,即“阿-斯综合征”,又称“心源性脑缺血综合征”,突然发作的严重的、致命性缓慢性或快速性心律失常,使心排出量在短时间内锐减,产生严重脑缺血、甚至丧失和晕厥的症状。)
波仔感一股热流从心中向四周迸发,一骨碌爬起来、冲向病房,值班护士已经开始心肺复苏,连接除颤仪后发现是“室性心动过速”,波仔立即进行电除颤,患者恢复窦律,意识逐渐清醒。
急查电解质,血钾4.05mmol/L,心电图未发现QT间期延长、ST段动态变化,波仔把抢救经过告知了马修。
马修在电话里喊道:“补钾!补镁!胺碘酮!我现在过去!”
即使波仔执行了上述指令,即使马修很快赶到了医院,但祸不单行,患者在首次室速后50分钟,出现了第二次无脉性室速。
有了第二次,第三次、第四次、第五次……反复的室速、室颤纷至沓来,这就是马修心中最可怕的事件——电风暴!
侦探贴纸
电风暴
电风暴的早期定义是“反复发生伴血流动力学不稳定的室性心动过速和(或)心室颤动而需要电复律或电除颤治疗,24小时内≥2次”。随着植入型心律转复除颤器(ICD)的应用,电风暴的定义已经被拓宽为“在24小时内发生3次或3次以上室速、室颤或ICD正常放电或抗心动过速起搏(ATP)治疗。”[2]
电风暴的可能机制包括交感神经过度激活、β受体反应性增高、希氏束-浦肯野系统传导异常、电解质异常、酸中毒、洋地黄等药物作用等,交感神经兴奋性增高在电风暴的过程中起着重要作用。
即便马修深知这些道理,先后使用了补钾镁、胺碘酮、β受体阻滞剂、美西律等药物,麻醉科也被青来帮忙,使用了咪达唑仑镇静,但治疗效果不佳,电风暴仍在进行,一晚上50多次电除颤,让马修和波仔累的手都在打颤。
马修勉强挺了一下腰,说道:“这样下去不行,频繁电除颤会对细胞造成直接损伤,得想其他办法。打电话叫人,咱俩这个状态处理不了,要安排手术。”
波仔颤巍巍的按下拨号,向队友们求援。
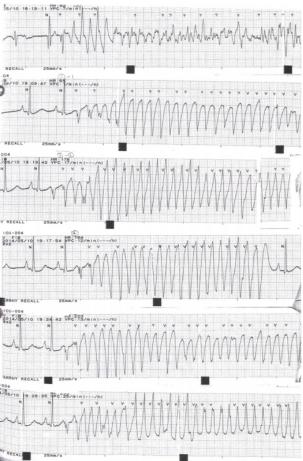 图5电风暴发作时的心电监护
图5电风暴发作时的心电监护三
那些作者都没给起名字的同事们从家中赶来组成手术团队,终于解决了危机:
复查冠脉造影,未见新发病变,原支架内通畅。
植入颈静脉临时起搏器,并设置为120bpm超速起搏以抑制电风暴。启动超速起搏后,室性心律失常好转。
在血流动力学稳定后,进行心脏电生理检查+射频消融手术,并植入ICD。
侦探贴纸
电风暴的治疗
病因治疗是及时终止和预防再发的基础,首先针对病因和诱因进行治疗。
1.病因治疗
停用可能致心律失常的药物。去除诱因,包括治疗基础心脏病、冠心病血运重建、心衰患者改善心功能、纠正电解质紊乱。
2.药物治疗
首选β受体阻滞剂,同时阻滞β1和β2受体的药物可增加室颤阈值、减少猝死发生;胺碘酮及其他III类抗心律失常药物也可用于电风暴的治疗,其他有报道可能有效的药物包括利多卡因、维拉帕米、心律平等。联合用药优于单一药物治疗。
3.电除颤和电复律
必须与药物治疗相结合。
4.植入ICD
对于电风暴病因不能完全去除的患者尤为重要,但电风暴急性期是ICD植入的禁忌症。
5.射频消融
电风暴多为单型性室速,瘢痕介导的折返是电风暴发生的主要机制,这类电风暴时射频消融的适应症。[2]
四
看到同事们前来支援的身影,马修感慨道:“这就是团队的力量啊!”然后继续跟波仔埋头整理除颤仪的记录条,把它们理顺、贴在病历粘贴单上……
 参考文献:
参考文献:[1]Ohsawa S, Isono H, Ojima E, et al. Electrical storm 11 days after acute myocardial infarction: a case report[J]. J Med Case Rep, 2019, 13(1):346.
[2]陈灏珠, 何梅先, 魏盟, 等. 实用心脏病学(第五版)[M]. 上海科学技术出版社, 2016.
本文首发:医学界心血管频道
责任编辑:彭建萍
版权申明
本文原创,欢迎转发到朋友圈
- End -
本文为澎湃号作者或机构在澎湃新闻上传并发布,仅代表该作者或机构观点,不代表澎湃新闻的观点或立场,澎湃新闻仅提供信息发布平台。申请澎湃号请用电脑访问http://renzheng.thepaper.cn。





- 报料热线: 021-962866
- 报料邮箱: news@thepaper.cn
互联网新闻信息服务许可证:31120170006
增值电信业务经营许可证:沪B2-2017116
© 2014-2026 上海东方报业有限公司




