- +1
文献精读|严重创伤患者全身麻醉期间阿片类药物使用与生存的关系
原创 吕越昌 山中麻署
 背 景
背 景BACKGROUND
鉴于严重创伤的病理生理学变化,复杂性创伤患者的平衡镇痛需要考虑血流动力学、止凝血和代谢复苏的需求。阿片类药物镇痛方案在急性创伤患者麻醉管理仍未明确,且缺乏相关临床证据。在急性创伤患者的出血源头得到控制之前,低血压是常见的,并且可能允许性低血压,这将限制阿片类药物的使用。然而在多个临床前研究中表明,在微循环和内皮功能维持稳态情况下支持大剂量使用大剂量阿片类药物。因此必须权衡其潜在的生理收益与阿片类药物耐受性和损伤后持续使用阿片类药物的风险。鉴于现有数据有限,对严重创伤患者全麻期间阿片类药物使用的分析将有助于更好地了解与阿片类物质使用相关的结果。
本研究是对实用随机最佳血小板和血浆比率(Pragmatic, Randomized, Optimal Plateletand Plasma Ratios, PROPPR)研究数据的预先计划的二次分析,旨在研究阿片类药物剂量对严重创伤患者死亡率的影响。本研究假设在严重创伤患者中大剂量阿片类药物的麻醉方式与较低的死亡率有关。
方 法
METHODS
研究者通过PROPPR数据库获取受试者信息,包括人口统计学、创伤途径(钝性或穿透性)、器官损伤情况、研究部位、创伤严重程度评分(ISSs)、休克指数(心率、收缩压)、PROPPR治疗组、初次手术后6小时、24小时和30天的死亡率,以及与感染、肾功能和肺功能相关的次要结果。对于首次麻醉的患者,将提前从电子或纸质记录中了解阿片类药物使用记录。
研究对象及结局指标
受试者预估年龄在15岁以上,直接从受伤现场收治,创伤激活达到最高水平。受试者在抵达医院后的第一个小时内或院前运输期间进行首次输血,并预计需要大量输血。二次分析的研究组包括所有接受全身麻醉的急诊手术或放射治疗的受试者。研究排除了没有记录阿片类药物剂量、人口统计学变量和手术时间的受试者。
主要及次要结局
主要结局与PROPPR试验结果相一致:即全麻的急诊手术患者在6小时、24小时和30天内的死亡率。在PROPPR试验中预先定义了23个次要结局,本项二次分析包括以下与麻醉相关的次要结局:
1. 急性肺部并发症(急性肺损伤和ARDS,在PROPPR队列中发生率为29.1%)
2. 全身炎症反应综合征(SIRS,在PROPPR队列中发生率为65.7%)
3. 急性肾损伤(PROPPR队列中发生率为23.4%)
4. 呼吸机相关性肺炎(VAP,PROPPR队列中发生率为17.7%)
5. 多器官衰竭(MOF,PROPPR队列中发生率为5.1%)。
暴露变量
阿片类药物剂量是本研究主要暴露变量。在接受阿片类药物的患者中,将麻醉开始时间至麻醉结束时间应用的阿片类药物计算为每小时吗啡毫克当量(MMEs),若未记录麻醉时间,则参考手术开始和结束时间。将每小时阿片类药物剂量作为连续变量进行整理。除外未接受阿片类药物的患者(组1),其余患者根据阿片类药物使用剂量情况平均分为4个小组。
结 果
RESULTS
参与PROPPR研究的680名受试者ISS中位数为26,明确为严重创伤患者。排除未接受麻醉药或没有完整麻醉记录的受试者(n=154,占初始队列的22.6%)后,样本量为526名。其中83名受试者未接受阿片类药物治疗,为第1组。接受阿片类药物治疗的患者由低剂量至高剂量阿片类药物被平均分为4个四分位数(图1):
Q1: 0.1 < 剂量 ≤ 4.61 MME/hr (n=110)
Q2: 4.62< 剂量 ≤ 8.95 MME/hr (n=111)
Q3: 8.96< 剂量 ≤ 15.44 MME/hr (n=111)
Q4: > 15.45 MME/hr (n=111)
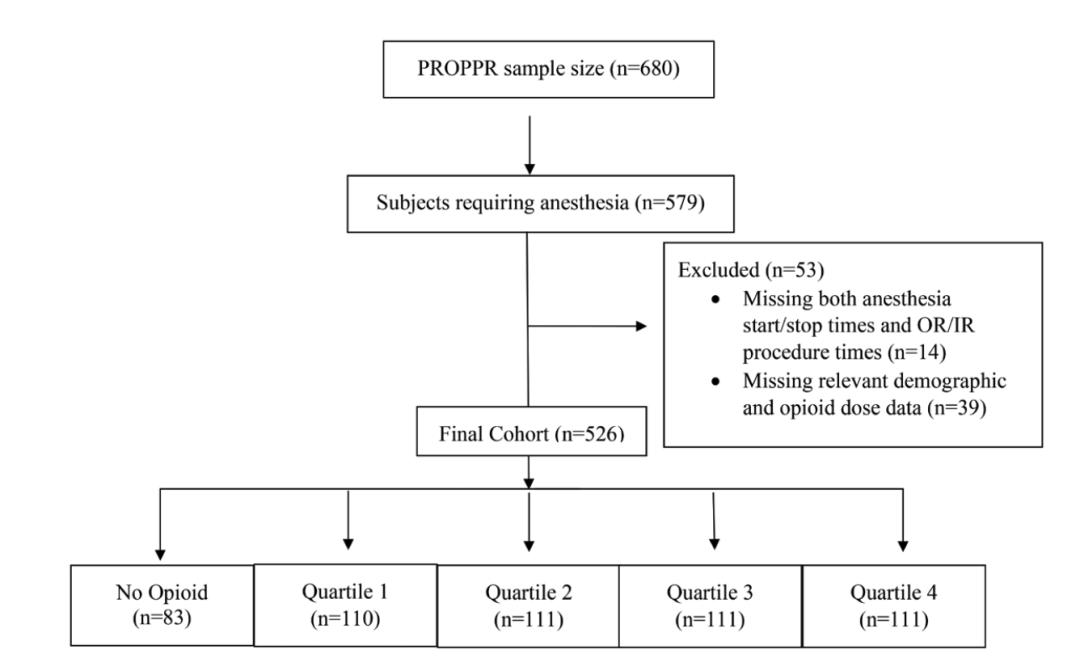 ▲ 图 1
▲ 图 1表1总结了所有5组受试者特征的比较。不同阿片类药物剂量组的ISS(P<0.01)和休克指数(P<0.01)存在差异,其中非阿片类药物组ISS(中位数=34)和休克指标(中位数=1.4)最高。所有阿片类药物组的手术时间均存在差异(P<0.01),无阿片类药物组的手术时间最短(中位数2.45小时)。所有阿片类药物组的受创伤途径存在差异(P=0.04),无阿片类药物和阿片类药物剂量最低组的钝性损伤发生率较高。年龄、种族或PROPPR治疗组之间没有差异。所有阿片类药物组的性别都存在差异(P=0.04),最低剂量阿片类药物组的男性受试者比率较低(71.8%),考虑到所有组中男性占主导地位(其余80.7%-88.3%),这并没有太大的临床意义(表1)。
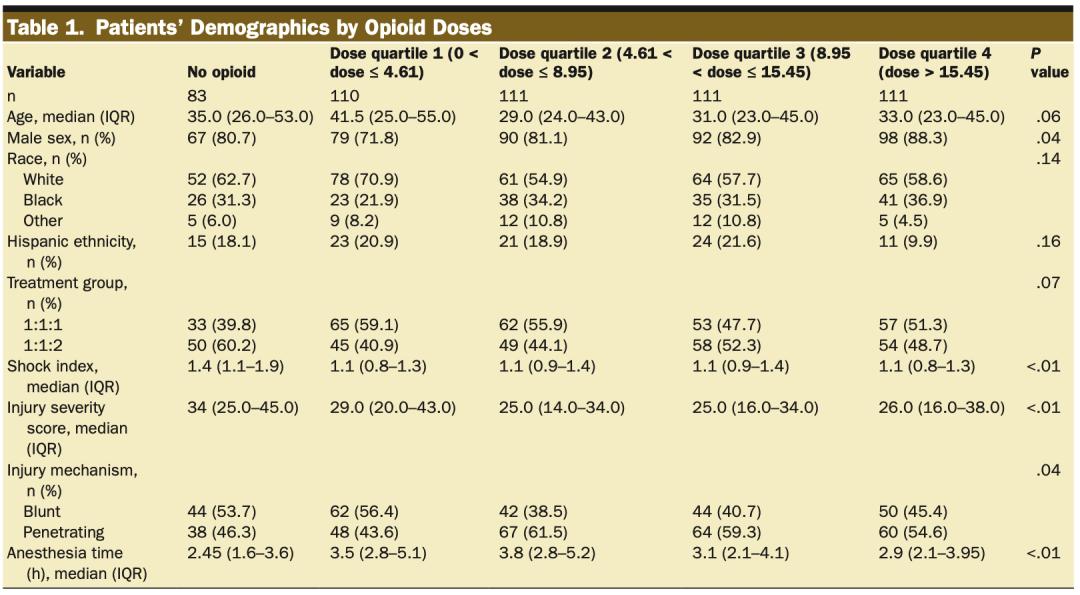 ▲ 表 1
▲ 表 1死亡率
在未经调整的单变量分析中,所有阿片类药物组的死亡率均有差异(P<0.01),非阿片类药物组在6小时、24小时和30天的死亡率较高(表2)。对24小时存活的受试者进行敏感性分析显示,在无阿片类药物组中,50.6%的受试对象被移除,阿片类药物剂量四分位数仅出现轻微减少(分别移除3、3、4和5名受试者)(表3)。在24小时存活的组中,死亡率存在差异(P<0.001),无阿片类药物组在30天时的死亡率持续较高(表3)。
使用线性混合模型进行调整分析后,接受任何阿片类药物治疗的受试者的生存益处存在于所有3个时间段(OR, 0.01–0.06;CI, 0.004–0.13],所有P<0.001)(表4)。
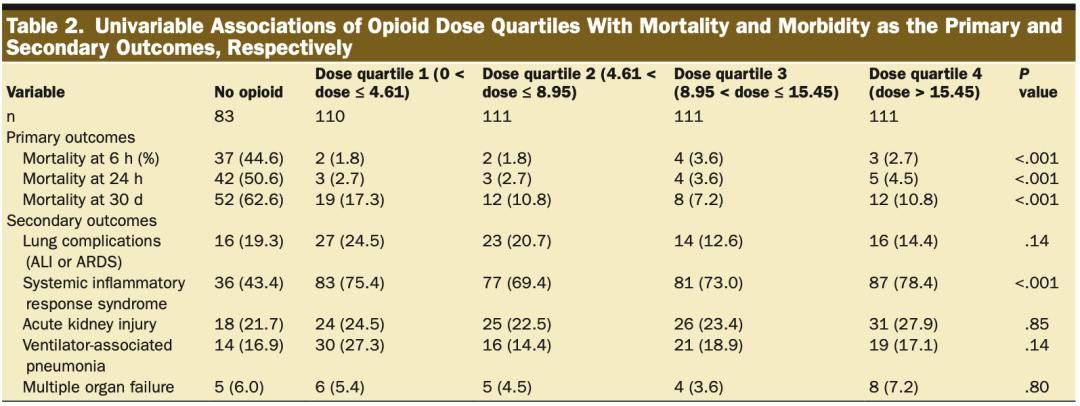 ▲ 表 2
▲ 表 2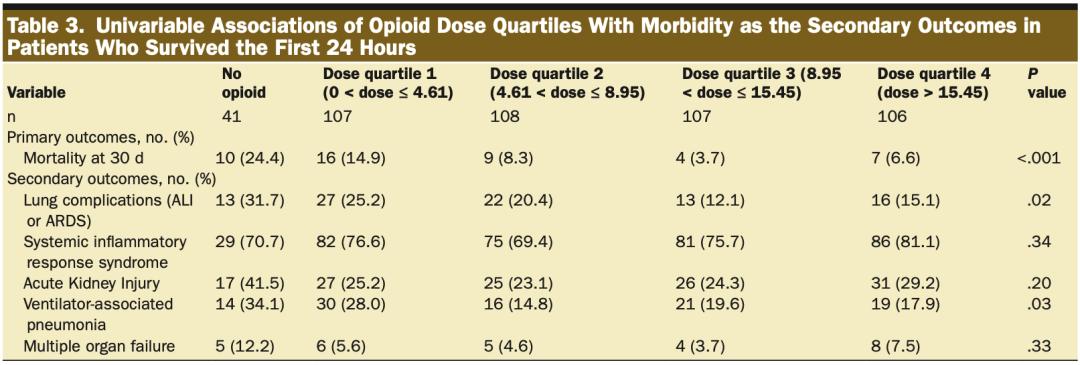 ▲ 表 2
▲ 表 2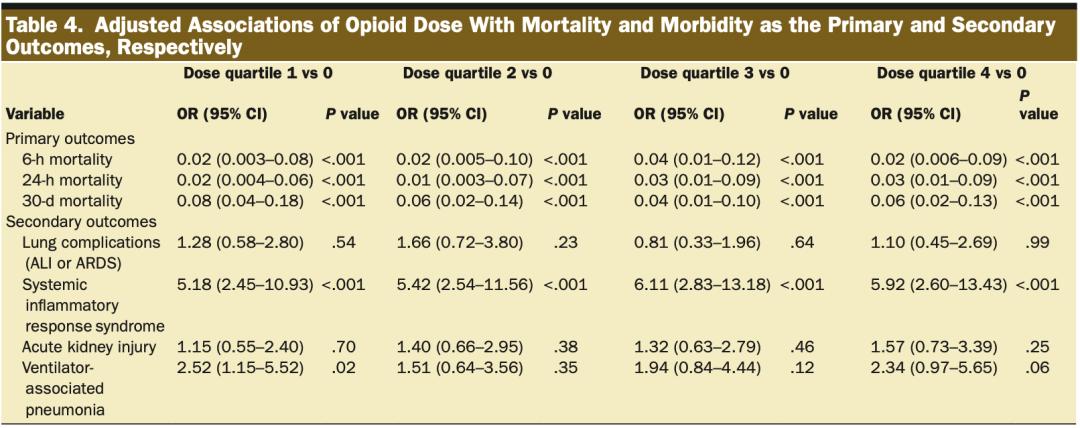 ▲ 表 3
▲ 表 3并发症发生率
在未经调整的单变量分析中,所有阿片类药物组的SIRS发生率存在差异(P<0.001),而非阿片类药物组的发生率最低(表2),在调整分析后也持续存在(所有OR, 5.18–6.11[CI, 2.45–13.43];所有P<0.001)(表4)。然而,在对24小时存活的受试者进行敏感性分析后,SIRS的差异消失(表3),并且在24小时存活受试者的调整分析中仍不存在(表5)。
在单变量分析中,其他次要结果没有一致的差异。在对24小时存活的受试者进行敏感性分析后,肺部并发症(P=0.02)和VAP(P=0.03)的发生率存在差异,无阿片类药物组的发生率更高(表3)。在调整后的模型中,与阿片类药物最低剂量组相比,无阿片类药物组的VAP发病率仍然较高(OR,2.52[CI,1.15–5.52];P=0.02)(表4),但24小时存活的受试者的VAP发生率没有增加。对存活24小时的患者的调整分析中,只有阿片类药物剂量四分位数3的患者的肺部并发症发生率低于无阿片类药物的患者(OR,0.33[CI,0.12–0.90];P=0.03)(表5)。
由于数量较少,MOF分析受到限制。尽管如此,在调整了所有其他协变量后,阿片类药物剂量和MOF之间没有关联(所有P≥0.43,结果未展示)。
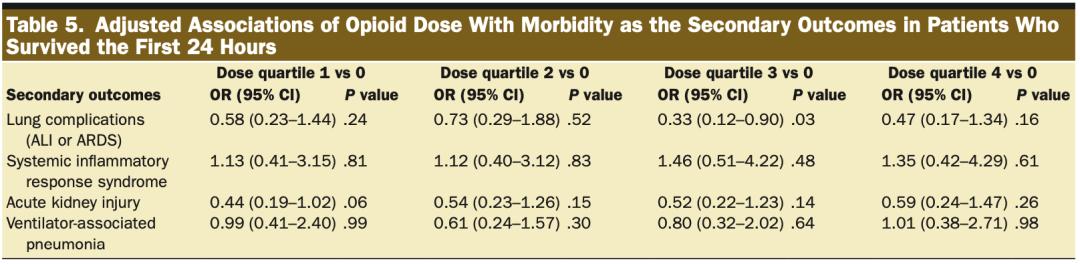 ▲ 表 5
▲ 表 5总 结
CONCLUSION
本文结果表明,尽管非阿片类药物组的损伤更严重、血流动力学不稳定,但在严重创伤患者全身麻醉期间给予阿片类药物与生存率改善有关。由于这是一项预先计划的事后分析,阿片类药物的剂量不是随机的,因此需要进行前瞻性研究。
原始文献:
Levy DT, Livingston CE, Saroukhani S, Fox EE, Wade CE, Holcomb JB, Gumbert SD, Galvagno SM Jr, Kaslow OY, Pittet JF, Pivalizza EG. Association of Opioid Administration During General Anesthesia and Survival for Severely Injured Trauma Patients: A Preplanned Secondary Analysis of the PROPPR Study. Anesth Analg. 2023 May 1;136(5):905-912. doi: 10.1213/ANE.0000000000006456. Epub 2023 Apr 14. PMID: 37058726.
编 译:吕越昌
排 版:蒋 明
校 审:方 芳
缪长虹
原标题:《文献精读 | 严重创伤患者全身麻醉期间阿片类药物使用与生存的关系》
本文为澎湃号作者或机构在澎湃新闻上传并发布,仅代表该作者或机构观点,不代表澎湃新闻的观点或立场,澎湃新闻仅提供信息发布平台。申请澎湃号请用电脑访问http://renzheng.thepaper.cn。





- 报料热线: 021-962866
- 报料邮箱: news@thepaper.cn
互联网新闻信息服务许可证:31120170006
增值电信业务经营许可证:沪B2-2017116
© 2014-2026 上海东方报业有限公司




