- +1
重大突破!干细胞再生胰岛首次治疗1型糖尿病,3人实现血糖自主调控
近期,国际学术期刊《柳叶刀-糖尿病与内分泌学》在线发表了一项来自中国团队的重要研究。
中国科学院分子细胞科学卓越创新中心程新研究组,联合海军军医大学上海长征医院殷浩团队,首次将自体和异体干细胞来源的再生胰岛用于1型糖尿病患者治疗,并取得了令人振奋的临床结果。

这项研究共纳入3例胰岛β细胞功能几乎完全丧失的1型糖尿病患者。研究团队分别采用自体或异体来源的再生胰岛,通过微创移植方式将其植入患者体内。
结果显示,患者不同程度实现了胰岛功能重建,血糖控制明显改善,其中部分患者甚至摆脱了外源胰岛素依赖。
这意味着,继团队此前在2型糖尿病再生治疗方向取得突破后,1型糖尿病这一长期被视为“更难攻克”的疾病,也终于出现了具有实质意义的新进展。
Part.01世界首例:自体再生胰岛移植治疗1型糖尿病
第一位患者是一名30岁女性,已患1型糖尿病18年,合并严重低血糖高发和低血糖无感知问题,平均每周发生4.6次严重低血糖事件,日常生活受到明显影响。
在2022年4月7日和2023年5月12日,患者曾先后接受两次单次经肝门静脉输注,剂量均为120万胰岛当量,但第一次治疗后并未观察到明显的胰岛功能恢复。
随后,研究团队在标准诱导和维持免疫抑制方案下,为她实施了第二次自体再生胰岛输注。治疗方案包括T细胞耗竭诱导、抗炎处理,以及以他克莫司和霉酚酸酯为基础的维持免疫治疗。
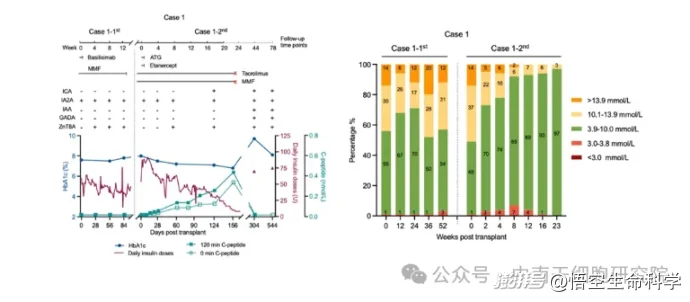
第二次输注后,患者血糖控制明显改善。术前血糖达标时间比例仅为48%,到第23周升至97%;糖化血红蛋白也从基线的8.0%下降到6.8%。
与此同时,空腹C肽水平在第23周达到0.33 nmol/L,提示体内开始重新出现一定程度的胰岛素分泌能力,外源胰岛素用量也显著减少。
不过,这位患者后续并未持续获益。由于其长期双相情感障碍加重,而相关病史在入组时未被披露,患者在第23周后不再配合随访,并最终停止免疫抑制治疗。
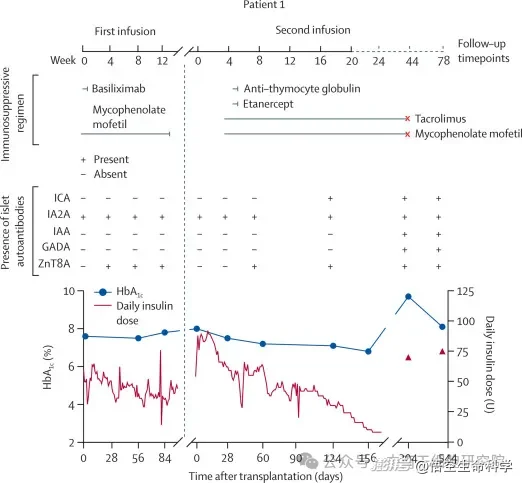
▲自体和异体E-胰岛移植联合不同免疫抑制方案治疗患者1的疗效。
到正式退出试验时,糖化血红蛋白回升至9.7%,血清C肽再次检测不到,78周时每日胰岛素需求恢复到约75单位。这个病例说明,自体再生胰岛在1型糖尿病体内存活并非没有可能,但持续免疫管理和规范随访仍然是疗效维持的关键条件。
Part.02
国内首例:异体再生胰岛移植后实现长期脱离胰岛素
第二位患者是一名45岁男性,2019年被诊断为暴发性或抗体阴性的1型糖尿病,同时存在低血糖无意识,Clarke评分为4。
对这类患者来说,最危险的不只是高血糖,而是低血糖来临时身体不再提前“报警”,严重时可能危及生命。
2023年12月30日,他接受了健康供体来源、HLA完全不匹配的异体再生胰岛移植,移植剂量为60万胰岛当量,并接受与患者1第二次治疗相同的全剂量免疫抑制方案。截至论文最后修订时,患者已完成26个月随访。
从治疗结果来看,这一例的改善非常突出。患者血糖达标时间比例由基线的71%提高到第36周的100%;严重低血糖事件在治疗后第5周后不再发生,到20周时低血糖问题基本消失。
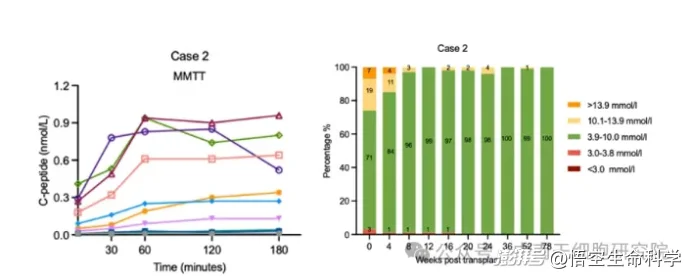
糖化血红蛋白则从7.2%迅速下降至第4周的5.7%,并在第78周时仍维持在5.7%的水平,提示血糖控制不仅改善,而且较为稳定。
更关键的是,随着混合餐耐受试验结果逐步恢复,患者体内胰岛素和C肽分泌能力持续增强,并最终在第36周实现完全脱离外源胰岛素。
这一结果,为异体干细胞来源再生胰岛在1型糖尿病中的长期功能维持提供了强有力的临床证据,也意味着“通过细胞替代恢复自身控糖能力”不再只是实验室设想,而开始走向真实世界治疗。
Part.03
世界首例青少年1型糖尿病再生胰岛移植
第三位患者是一名15岁女性,2019年确诊1型糖尿病,GADA阳性,空腹C肽仅0.073 nmol/L,说明自身胰岛功能已经非常微弱。她此前血糖波动明显,并反复出现酮症酸中毒和严重低血糖,是典型的高风险青少年患者。
2024年9月2日,患者接受了健康供体来源、HLA部分不匹配的异体再生胰岛移植,剂量为160万胰岛当量,治疗时同样采用全剂量免疫抑制方案。截至论文修订时,已完成18个月随访。
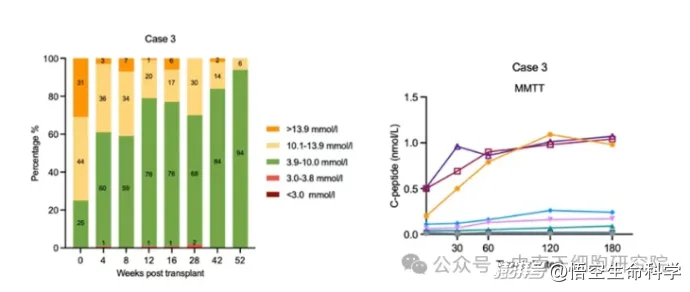
这一病例的变化同样具有标志性意义。患者血糖达标时间比例从基线的25%提升到第52周的94%,低血糖事件在第42周后不再发生,糖化血红蛋白则从8.7%下降到6.7%。
与此同时,患者的C肽分泌逐步恢复:第52周时,空腹C肽达到0.51 nmol/L,餐后峰值达到1.07 nmol/L,这意味着移植后的再生胰岛已经能够在进食刺激下作出较好的分泌反应。
虽然她尚未完全摆脱外源胰岛素,但每日胰岛素用量已从基线的56.5单位下降到第52周的16单位,仅需间歇性联合口服二甲双胍即可维持较好控制。
对一名青少年1型糖尿病患者来说,这种改变不仅体现在实验指标上,更直接关系到生活质量、学习状态和长期管理负担。这个病例也首次给出了再生胰岛疗法在儿童青少年人群中具备临床可行性的初步证据。
Part.04
总结
从这3例患者的临床结果来看,无论是自体还是异体来源的干细胞衍生再生胰岛,都展现出了良好的耐受性,并能够在一定程度上重建胰岛功能,帮助患者恢复更稳定、更接近生理状态的血糖调控能力。
尤其是在异体移植病例中,研究已经看到长期脱离外源胰岛素的可能。
这项研究最重要的意义,不只是“血糖降下来了”,而是它真正触碰到了1型糖尿病治疗中最核心的问题:能否把已经失去的胰岛功能重新补回来。
现在看来,答案第一次开始变得明确——只要再生胰岛能够存活,并配合足够的慢性维持性免疫抑制,1型糖尿病患者重新获得部分甚至完整胰岛功能,并不是遥不可及的目标。
注明 文献来源
Autologous and allogeneic stem cell-derived islet therapy in three recipients with type 1 diabetes and complete loss of endogenous pancreatic β-cell function pretransplant,doi: 10.1016/S2213-8587(25)00423-1
本文为澎湃号作者或机构在澎湃新闻上传并发布,仅代表该作者或机构观点,不代表澎湃新闻的观点或立场,澎湃新闻仅提供信息发布平台。申请澎湃号请用电脑访问http://renzheng.thepaper.cn。





- 报料热线: 021-962866
- 报料邮箱: news@thepaper.cn
互联网新闻信息服务许可证:31120170006
增值电信业务经营许可证:沪B2-2017116
© 2014-2026 上海东方报业有限公司




