- +1
田志刚院士:NK细胞正在打破肿瘤治疗的多重限制
这些年,肿瘤免疫治疗最耀眼的名字常常是 CAR-T,但越往临床深处走,医生越会发现,真正决定一种技术能不能走得更远的,不只是“能不能杀伤”,还包括能不能更快启用、能不能更稳定放大、能不能从少数患者走向更多患者。

也正是在这样的背景下,田志刚院士公开谈到,NK细胞之所以值得反复关注,不只是因为它有天然杀伤能力,更因为它正在一点点打开过去很多细胞治疗很难同时兼顾的几道门:供源、速度、联用空间,以及向实体瘤推进的可能性。
这个方向之所以越来越热,不是因为概念新,而是因为临床上已经开始出现越来越清晰的信号。
01 NK 细胞为什么总被称为“第一道防线”
NK 细胞属于先天免疫系统,它和很多需要“先识别、再训练、后出手”的免疫细胞不一样,最大的特点就是反应快。
它在人体里大约占循环淋巴细胞的 5% 到 15%,主要在骨髓中发育成熟,随后进入血液循环,并分布到肝脏、脾脏等外周组织;一旦发现细胞表面的“自我标记”变少,或者出现应激、癌变、病毒感染留下的异常信号,它就能直接出手。
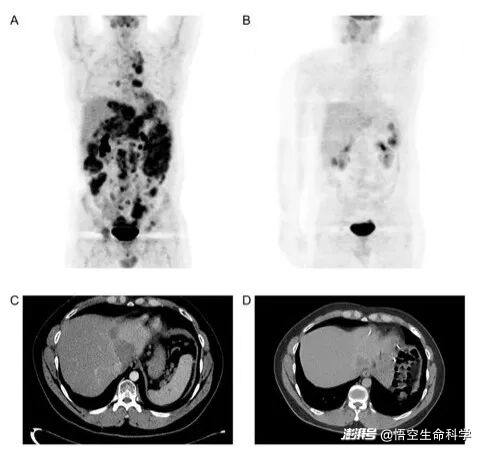
▲在接受免疫细胞联合治疗后,一名患有促纤维增生性小圆细胞肿瘤的患者,通过 PET 扫描发现 FDG 亲和力显著降低,并且通过 CT 扫描使用 RECIST v1.1 发现肿瘤大小显著缩小。
更重要的是,NK 细胞并不只会“单兵作战”,它还带着一个很实用的能力——通过 CD16 介导抗体依赖的细胞毒作用。
说得直白一点,抗体先把肿瘤细胞“标出来”,NK 细胞就更容易顺着这个标记去完成清除,这也是它特别适合和单抗联用的原因。对临床来说,这种“天然识别 + 协同放大”的双重能力,正是它和很多其他细胞疗法拉开差异的地方。
02 它打破的第一重限制,是让细胞治疗不再只能“一人一份”
过去很多细胞疗法最难跨过去的一道门,是制备方式太“私人定制”了:从患者身上取细胞、回实验室扩增改造、再送回患者体内,流程长,成本高,也很吃患者当时的身体状态。
NK 细胞之所以被看作下一阶段的重要方向,一个关键原因就在于它更接近“现货型”思路。公开综述指出,NK 细胞天然具备更适合异体使用和规模化制备的潜力,这意味着一位供者的细胞,有机会支持更多患者使用。
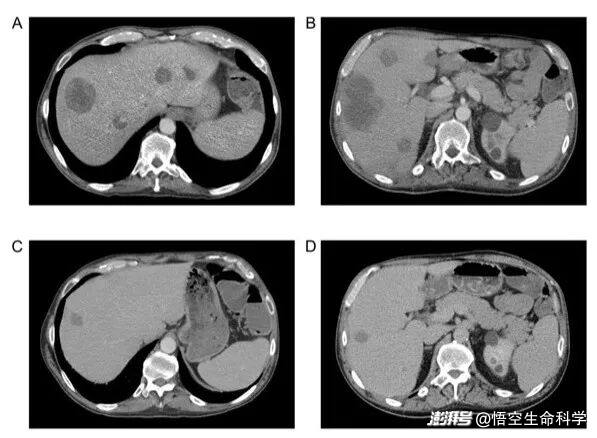
▲采用 RECIST v1.1 进行 CT 扫描,结果显示,接受 SNK01 和 pembrolizumab 联合治疗的放射性软骨肉瘤患者的肝脏结节大小显著减少。
田志刚院士在公开报告里也用了一个很直白的说法:如果能把异体细胞治疗真正做出来,就有机会同时缓解供源和成本两端的压力,而 NK 细胞正是最有希望承接这件事的细胞之一。
对患者来说,这不是抽象的技术词,而是治疗能不能更快启动、能不能更大范围进入临床的现实问题。
03 它打破的第二重限制,是把“天然杀伤”真正推到了临床结果里
真正让一个方向站稳脚跟的,终究还是临床。
《新英格兰医学杂志》报道了一项CD19 CAR-NK 研究:11名复发或难治的 CD19 阳性淋巴肿瘤患者接受治疗后,8人出现应答,其中7人达到完全缓解,而且反应很快,在30天内就能看到,输注后的CAR-NK细胞还能在体内维持至少12个月的低水平存在。
这个结果的意义,不只是“有效”,更在于它证明了NK细胞并不只能停留在实验室层面,它可以被工程化、被放大,并在真正的患者体内形成持续作用。
04 它打破的第三重限制,是让联合治疗从“相加”走向“放大”
NK细胞真正有想象力的地方,往往不是单独作战,而是联用时表现出的放大效应。
2020年《临床癌症研究》发表的一项HER2阳性实体瘤一期研究中,研究者把扩增激活后的自体 NK 细胞与曲妥珠单抗联用。
结果显示,在达到规定剂量的19名患者中,6人疾病稳定时间超过6个月,1 人达到部分缓解;更重要的是,治疗后肿瘤组织里能看到 NK 细胞浸润增加、淋巴细胞浸润增强,以及凋亡信号上升。
这说明NK细胞的价值,并不只是多加一种细胞,而是有机会把原本已有的抗体治疗“点亮”得更充分。
对肿瘤治疗来说,这类变化最打动人的地方,不是“神奇逆转”的叙事,而是它让人看到,细胞治疗正在从单点突破,逐步走向更成熟的组合拳。
本文为澎湃号作者或机构在澎湃新闻上传并发布,仅代表该作者或机构观点,不代表澎湃新闻的观点或立场,澎湃新闻仅提供信息发布平台。申请澎湃号请用电脑访问http://renzheng.thepaper.cn。





- 报料热线: 021-962866
- 报料邮箱: news@thepaper.cn
互联网新闻信息服务许可证:31120170006
增值电信业务经营许可证:沪B2-2017116
© 2014-2026 上海东方报业有限公司




