- +1
别让心脏“996”:远离内卷、护心有道,远离心衰
——写给深夜还在熬夜打拼的你
凌晨两点,你可能刚刚结束一场线上会议,也可能朋友之间聚会火锅店里刚走出来,更有可能酒吧刚刚结束畅饮……,突然胸口传来一阵闷痛,随之伴随有心慌或者气促。你摸了一下胸口,揉了2下,也可能捶了两下,然后又揉了揉酸涩的眼睛,自我安慰道:“可能只是太累了,睡一觉就好了。”
周末的健身房里,为了弥补一周未运动的愧疚,你一口气跑了十公里。冲澡时,却感到异常疲惫,心跳快得有些反常。你以为这只是运动后的正常反应,并未放在心上。

这样的场景,是否似曾相识?
久居北上广深这些超一线城市,我们早已习惯了快节奏、高强度的生活。熬夜加班、靠外卖解决三餐、久坐不动、压力如影随形——这些看似“正常”的生存状态,正在悄悄透支我们的心脏。心力衰竭,这个曾被视为“老年病”的词汇,正以惊人的速度向中青年群体蔓延。
根据国家心血管疾病中心最新数据,我国心衰患者已超1200万,其中15—49岁中青年群体的患病率增速尤为显著。在一线城市,这一趋势更为突出。高压的工作环境、不规律的作息、不健康的饮食,正让越来越多年轻人的心脏提前“衰老”。
但好消息是:心衰是一种可防、可治、可管理的疾病。只要我们从现在开始行动,完全有能力守护好自己的“生命引擎”。
一、认识心衰:你的心脏正在发出什么信号?
(一)心衰不是“老年专利”,年轻人更需警惕
心力衰竭(简称"心衰")并非一种独立疾病,而是各类心脏疾病发展至晚期的临床综合征。简单来说,就是心脏这台"泵"的功率下降,无法为全身输送足够血液,导致身体各器官"供血不足",同时血液在肺部和全身淤积,引发一系列症状。
过去,我们常将心衰与"白发苍苍"联系在一起。但《美国心脏病学会杂志》(JACC)的研究显示,15-49岁人群的心衰患病率正快速增长。在我国,这一年龄段的心衰患者已逼近百万,且数字仍在持续攀升。
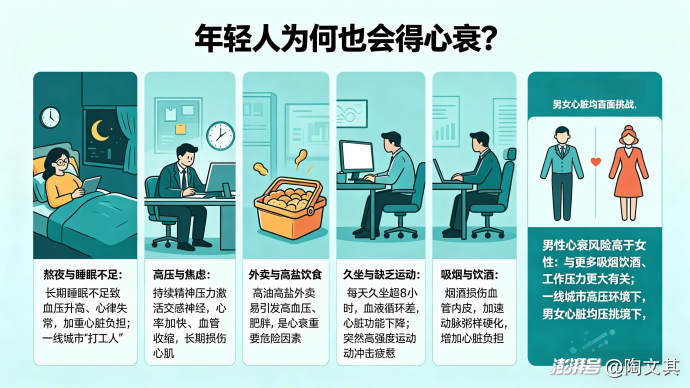
为什么年轻人也会得心衰?答案就藏在我们的日常生活中:
熬夜与睡眠不足:长期睡眠不足会导致血压升高、心律失常,加重心脏负担。一线城市"打工人"平均睡眠时间不足7小时,远低于健康标准。
高压与焦虑:持续的精神压力会激活交感神经系统,导致心率加快、血管收缩,长期如此会损伤心肌。
外卖与高盐饮食:外卖食品普遍高油高盐,长期摄入易引发高血压、肥胖,这些都是心衰的重要危险因素。
久坐与缺乏运动:办公室一族每天久坐超过8小时,血液循环变差,心脏功能逐渐下降。而突然的高强度运动,又可能给本就疲惫的心脏带来冲击。
吸烟与饮酒:职场应酬中的烟酒会损伤血管内皮,加速动脉粥样硬化,增加心脏负担。
男性在心衰风险上通常高于女性,这与男性更多吸烟饮酒、工作压力更大有关。但无论男女,在一线城市的高压环境下,心脏都面临着前所未有的挑战。
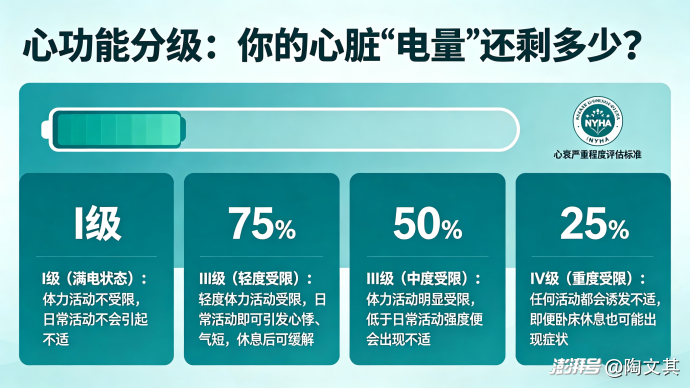
(二)识别心衰的"求救信号"
心衰症状根据受累心腔不同,可分为左心衰、右心衰和全心衰。作为忙碌的职场人,你需要了解这些身体发出的"警报":
左心衰竭——呼吸的困境
劳力性呼吸困难:爬楼梯、赶地铁时感到气短,需停下来喘气;
夜间阵发性呼吸困难:半夜突然憋醒,必须坐起来才能呼吸顺畅;
端坐呼吸:平躺时感到胸闷,必须垫高枕头或坐着才能入睡;
咳嗽伴泡沫痰:尤其是白色或粉红色泡沫痰,提示肺水肿。
右心衰竭——水肿与淤血
下肢水肿:脚踝、小腿出现对称性凹陷性水肿,按压后留下小坑;
颈静脉怒张:脖子上的血管明显凸起;
消化道症状:腹胀、食欲不振、恶心,多因胃肠道淤血。
全心衰竭——双重打击
同时具备左心衰和右心衰的症状,提示病情较重。若同时出现呼吸困难、下肢水肿、极度乏力等症状,请务必立即就医。
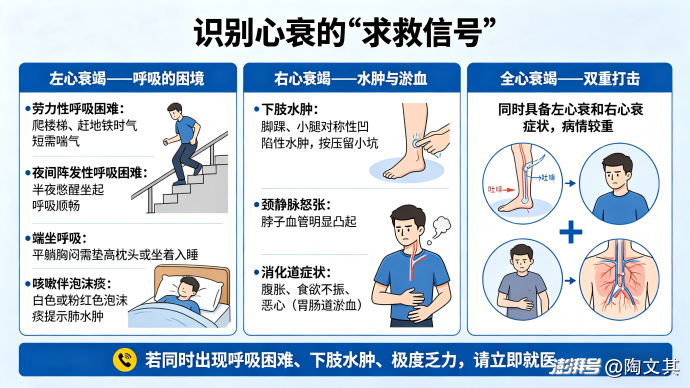
(三)心功能分级:你的心脏"电量"还剩多少?
临床上常用纽约心脏病协会(NYHA)心功能分级来评估心衰严重程度:
I 级(满电状态):体力活动不受限,日常活动不会引起不适;
Ⅱ 级(轻度受限):轻度体力活动受限,日常活动即可引发心悸、气短,休息后可缓解;
Ⅲ级(中度受限):体力活动明显受限,低于日常活动强度便会出现不适;
Ⅳ级(重度受限):任何活动都会诱发不适,即便卧床休息也可能出现症状
若发现自身处于Ⅱ级或以上,务必尽早就医。
二、揪出心脏“杀手”:职场人的高危因素清单
心衰的发生是“基础病因+诱发因素”共同作用的结果。对于一线城市的中青年而言,以下因素需特别警惕:
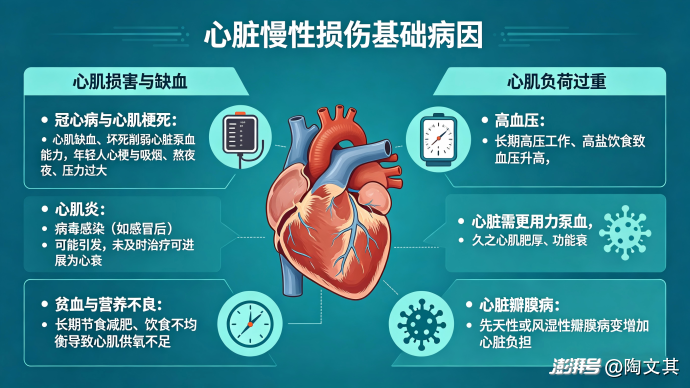
(一)基础病因:心脏的“慢性损伤”
1. 心肌损害与缺血
冠心病与心肌梗死:心肌缺血、坏死会直接削弱心脏泵血能力。年轻人心梗案例已不罕见,多与吸烟、熬夜、压力过大相关。
心肌炎:病毒感染(如感冒后)可能引发心肌炎,若未及时治疗,可能进展为心衰。
贫血与营养不良:长期节食减肥、饮食不均衡会导致贫血,使心肌供氧不足。
2. 心肌负荷过重
高血压:长期高压工作、高盐饮食易导致血压升高,心脏需更用力泵血,久之心肌会出现肥厚、功能衰退。
心脏瓣膜疾病:先天性或风湿性心脏瓣膜病变会增加心脏负担。
(二)诱发因素:压垮心脏的“最后一根稻草”
1. 感染——最常见的导火索
呼吸道感染是心衰急性发作的首要诱因。一场看似普通的感冒,可能让心衰患者病情急剧恶化。流感高发季,职场人群密集办公,交叉感染风险较高,更需警惕。
2. 不良生活方式——职场人的“标配”
高盐饮食:外卖、快餐、零食等普遍含盐量高,易导致水钠潴留、血容量增加,加重心脏负担。
过度运动:平时久坐不动,周末突然进行剧烈运动,心脏难以适应。
情绪波动:工作中的暴怒、焦虑、过度悲伤等,会直接增加心脏耗氧量。
3. 其他因素
心律失常:心房颤动、心动过速会大幅降低心脏泵血效率。
妊娠与分娩:对有心脏基础疾病的女性而言,怀孕会增加心脏负担。
出血与贫血:外伤、月经过多等导致的贫血,会使心肌供氧不足。

三、分级预防:从“未病先防”到“既病防变”
心衰的防治并非“发病后才干预”,而是一套覆盖“前心衰阶段”到“终末期心衰阶段”的分级预防体系。《中国心力衰竭诊断和治疗指南(2024年)》与《心力衰竭早期筛查与一级预防中国专家共识(2024年)》为我们提供了科学的防控路径。
(一)A阶段:前心衰阶段——防患于未然
目标人群:
高血压、冠心病、糖尿病患者;
肥胖、代谢综合征人群;
长期熬夜、高压工作、吸烟饮酒者;
有心肌病家族史者;
核心防控措施:
1. 控制基础疾病
血压管理:将血压控制在130/80mmHg以下,耐受者可进一步降至120mmHg以下。长期有效控制血压可使心衰风险降低50%。
血糖管理:糖化血红蛋白控制在7%以下,优先选择SGLT-2抑制剂(如达格列净),这类药物能降低心衰住院风险。
血脂管理:低密度脂蛋白控制在1.8mmol/L以下,必要时服用他汀类药物。
2. 改善生活方式
戒烟限酒:彻底戒烟,男性每日酒精摄入不超过20ml,女性不超过10ml,最好避免饮酒。
规律运动:每周至少进行150分钟中等强度有氧运动,如快走、游泳、骑行等。避免久坐,每小时起身活动5分钟。
控制体重:BMI维持在18.5-23.9,腰围男性<90cm,女性<85cm。
健康饮食:多摄入不饱和脂肪酸、蔬菜水果、全谷物、低钠低脂乳制品,适量食用鱼类,避免含糖饮料。
3. 药物预防
对于存在多重危险因素的人群,在医生指导下服用ACEI(血管紧张素转换酶抑制剂)或ARB(血管紧张素受体阻滞剂),可保护心脏功能,降低心衰发生风险。
4. 定期筛查
建议检测利钠肽(BNP/NT-proBNP)水平,这是预测新发心衰风险的重要指标。

(二)B阶段:前临床心衰阶段——阻断心肌重构
目标人群:
已出现结构性心脏病(如左室肥厚、无症状瓣膜病);
有心肌梗死病史;
相当于无症状性心衰或NYHAⅠ级。
核心防控措施:
1. 延续A阶段所有措施,并强化基础疾病管理与生活方式干预。
2. 药物干预
对于左室射血分数降低者,无论是否有心肌梗死病史,均需服用ACEI/ARB联合β受体阻滞剂,以阻断心肌重构进程。
3. 手术/器械干预
冠心病患者需及时接受冠脉血运重建术
瓣膜病存在严重血流动力学障碍者,可考虑瓣膜置换或修复术
心肌梗死后左室射血分数≤30%者,需植入ICD(埋藏式心脏除颤复律器)以预防猝死

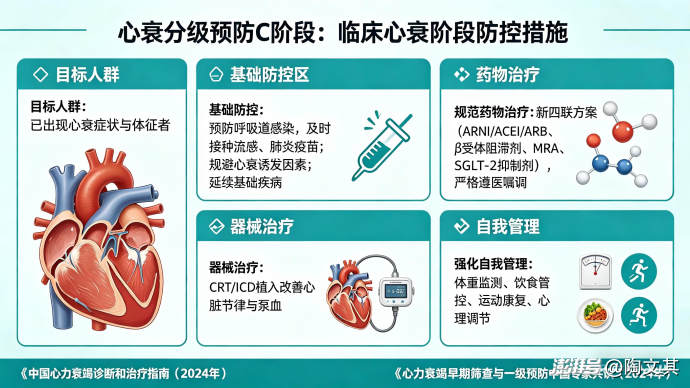
(三)C阶段:临床心衰阶段——减少急性发作,强化自我管理
目标人群:已出现心衰症状与体征者
核心防控措施:
1. 基础防控
预防呼吸道感染,及时接种流感、肺炎疫苗;
规避所有心衰诱发因素;
延续前两个阶段的基础疾病管理方案。
2. 规范药物治疗
指南推荐“新四联”治疗方案:
血管紧张素受体脑啡肽酶抑制剂(ARNI)或ACEI/ARB;
β受体阻滞剂;
盐皮质激素受体拮抗剂(MRA);
SGLT-2抑制剂;
务必严格遵医嘱调整药物剂量,不可自行停药。
3. 器械治疗
部分患者可根据病情植入CRT(心脏再同步化治疗)或ICD,以改善心脏节律与泵血功能。
4. 强化自我管理
包括体重监测、饮食管控、运动康复、心理调节等(具体内容详见第四部分)。
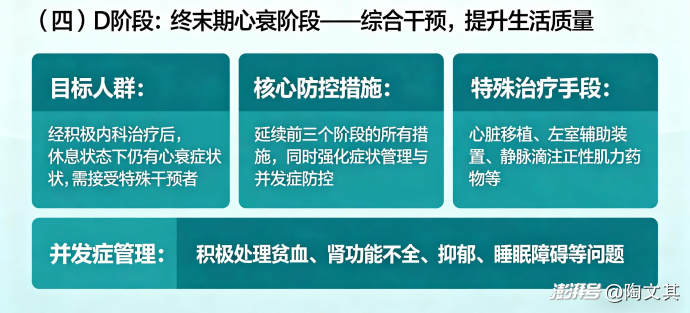
(四)D阶段:终末期心衰阶段——综合干预,提升生活质量
目标人群:经积极内科治疗后,休息状态下仍有心衰症状,需接受特殊干预者。
核心防控措施:
延续前三个阶段的所有措施,同时强化症状管理与并发症防控
特殊治疗手段:心脏移植、左室辅助装置、静脉滴注正性肌力药物等;
并发症管理:积极处理贫血、肾功能不全、抑郁、睡眠障碍等问题。
四、职场护心实操手册:做自己的“心脏健康管家”
科学的自我管理是心衰防控的核心环节。以下方法专为忙碌的一线城市中青年设计,简单易操作,可融入日常生活。
(一)日常监测:捕捉心脏的“预警信号”
1. 每日测量体重——及时发现隐性水肿
每天早晨空腹、排尿后,穿着相同衣物使用同一台体重秤测量体重并做好记录。若3天内体重突然增加2kg以上,即使未出现水肿、胸闷等症状,也可能提示存在“隐性水肿”,需及时告知医生。
2. 监测血压与心率
自备电子血压计,每天早晚各测量一次。血压应控制在目标水平(一般<130/80mmHg),心率保持在60-80次/分为宜。若出现心率过快、过慢或心律不齐,需及时就医。
3. 观察症状变化
若出现活动后气短加重、夜间憋醒次数增多、下肢水肿加重、腹胀或食欲不振等情况,提示心衰可能加重,应及时就诊。
(二)生活方式调整:轻负荷,护心脏
1. 严格限盐,适度限水
轻度心衰:盐摄入量控制在2-3g/天
中重度心衰:盐摄入量<2g/天(约1个啤酒瓶盖的量)
实用技巧:
避免食用咸菜、腌肉、加工食品、罐头及外卖
烹饪时用醋、柠檬汁、葱姜蒜代替盐调味
阅读食品标签,选择低钠食品
慎用盐代用品(富含钾盐),因其与ACEI/ARB合用可能引发高钾血症
液体摄入:严重低钠血症(血钠<130mmol/L)患者,液体摄入量应<2L/天(包括水、汤、粥、牛奶等)。建议用刻度杯控制饮水量,避免一次性大量饮水。
2. 合理饮食,控制体重
遵循低脂、高蛋白、高维生素的饮食原则:减少肥肉、动物内脏、油炸食品的摄入,多吃蔬菜、水果、全谷物及优质蛋白(如鱼、虾、鸡胸肉、豆制品)
控制体重:肥胖患者应逐步减轻体重(每周0.5-1kg),以降低心脏负荷
戒烟限酒:彻底戒烟,限制饮酒,最好避免饮酒
3. 适度运动,循序渐进
心衰患者并非“不能动”,而是应“科学动”。长期卧床易导致静脉血栓、肌肉萎缩,反而会加重病情。
运动原则:“动静结合,科学活动”,选择轻体力、小活动量的运动方式循序渐进、长期坚持。
失代偿期(症状明显时):应卧床休息,可多做肢体被动运动(如伸展、抬腿等),以预防血栓形成。
恢复期(症状缓解后):从床边小坐、室内慢走开始,每次5-10分钟,每日多次进行,逐步延长运动时间。
病情稳定者(NYHA Ⅱ-Ⅲ级):需在专业人员指导下开展运动训练,如慢走、太极拳、气功等。每周至少运动5次,每次30分钟,应避免剧烈运动及用力憋气。
(三)心理调节:保持良好心情,维护心脏功能
抑郁、焦虑是心衰患者常见的并发症,也是导致心衰恶化和死亡的重要预后因素。职场人群长期处于高压状态,更易陷入“情绪差→心衰加重→情绪更差”的恶性循环。
调节方法:
主动沟通:多与家人、朋友交流,倾诉内心感受;及时与主治医生沟通,获取专业指导。
培养兴趣:通过养花、听音乐、看书、下棋等方式转移注意力,缓解负面情绪。
专业干预:若抑郁、焦虑严重影响睡眠和日常生活,需在医生指导下服用抗抑郁药物或接受心理疏导。
(四)药物管理:严格遵医嘱,不擅自调整用药
用药依从性差是心衰反复发作的重要原因。常见错误做法为“症状缓解就停药、感觉不适就加药”,这会严重损害心脏功能。
核心药物作用:
利尿剂:排钠排水,减轻水肿症状。
ACEI/ARB:保护心肌细胞,阻断心肌重构进程。
β受体阻滞剂:减慢心率,降低心肌耗氧量。
地高辛:增强心肌收缩力。
用药注意事项:
按时、按量服药,不可自行停药、减药或更换药物。
服用利尿剂者,需注意监测电解质水平,避免出现低钾血症。
服用β受体阻滞剂者,心率减慢属于正常反应,若出现头晕、黑矇等症状,应及时告知医生。
服用ACEI后出现轻微干咳是常见副作用,若咳嗽严重,需由医生更换为ARB类药物,切勿自行停药。
避免使用有害药物:
非甾体类抗炎药(如布洛芬、双氯芬酸钠);
COX-2抑制剂;
皮质激素;
Ⅰ类抗心律失常药;
大多数钙通道阻滞剂(如地尔硫卓、维拉帕米);
就诊时,应主动告知医生自己的心衰病史,避免开具上述有害药物。
(五)定期复诊:动态调整方案,实现科学治疗
心衰治疗是一个动态调整的过程,即使症状稳定,也需定期复诊。
复诊频率:
病情稳定者:每3-6个月复诊一次。
病情不稳定者:每1-2个月复诊一次,或遵医嘱随时复诊。
复诊需携带:体重记录、血压及心率记录、用药清单。
复诊检查项目:电解质、肾功能、血糖、血脂、心电图、心脏超声,必要时需检查BNP(脑钠肽)。BNP是评估心衰严重程度和治疗效果的重要指标。

五、避坑指南:心衰防控的常见误区
误区一:“我还年轻,心衰离我很远”
错误认知:年轻人身体状况好,不会得心衰,无需采取任何防控措施。
正确观念:心衰已呈现年轻化趋势,我国15—49岁心衰患者近百万且数量持续增长。年轻人的不良生活方式(如熬夜、高盐饮食、缺乏运动)以及慢性病的不规范治疗,都是诱发心衰的重要因素。心衰防控应从年轻时开始,养成良好生活习惯,规范管理慢性病。

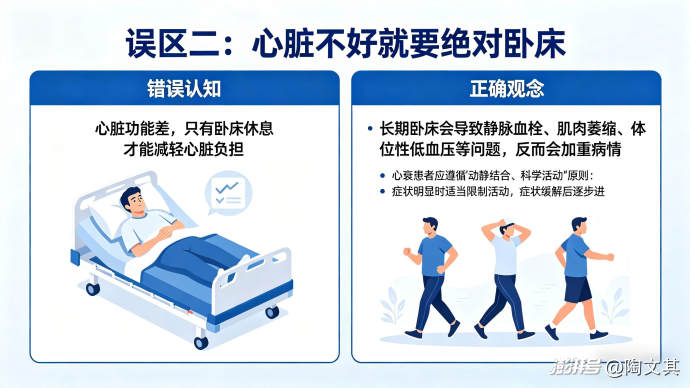
误区二:“心脏不好就要绝对卧床”
错误认知:心脏功能差,只有卧床休息才能减轻心脏负担。
正确观念:长期卧床会导致静脉血栓、肌肉萎缩、体位性低血压等问题,反而会加重病情。心衰患者应遵循“动静结合、科学活动”的原则:症状明显时适当限制活动,症状缓解后逐步进行轻体力活动,以改善循环功能。
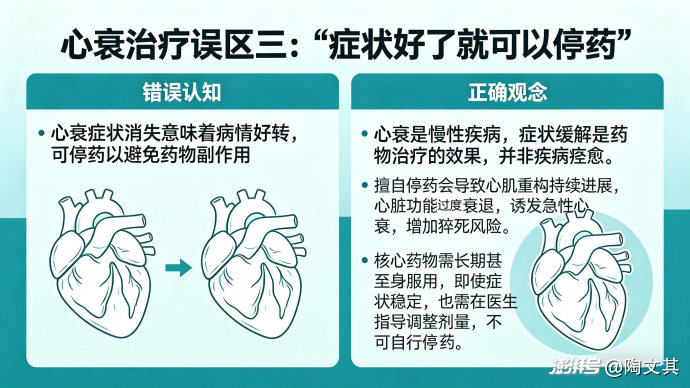
误区三:“症状好了就可以停药”
错误认知:心衰症状消失意味着病情好转,可停药以避免药物副作用。
正确观念:心衰是慢性疾病,症状缓解是药物治疗的效果,并非疾病痊愈。擅自停药会导致心肌重构持续进展,心脏功能快速衰退,诱发急性心衰,增加猝死风险。核心药物需长期甚至终身服用,即使症状稳定,也需在医生指导下调整剂量,不可自行停药。
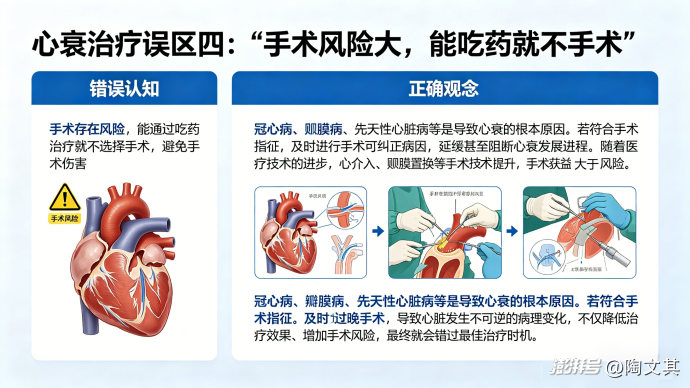
误区四:“手术风险大,能吃药就不手术”
错误认知:手术存在风险,能通过吃药治疗就不选择手术,避免手术伤害。
正确观念:冠心病、瓣膜病、先天性心脏病等是导致心衰的根本原因。若符合手术指征,及时进行手术可纠正病因,延缓甚至阻断心衰发展进程。随着医疗技术的进步,心介入、瓣膜置换等手术的安全性已大幅提升,手术获益远大于风险。若过晚手术,会导致心脏发生不可逆的病理变化,不仅降低治疗效果、增加手术风险,最终还会错过最佳治疗时机。
结语:从今天开始,给心脏“减负”。
本文为澎湃号作者或机构在澎湃新闻上传并发布,仅代表该作者或机构观点,不代表澎湃新闻的观点或立场,澎湃新闻仅提供信息发布平台。申请澎湃号请用电脑访问http://renzheng.thepaper.cn。





- 报料热线: 021-962866
- 报料邮箱: news@thepaper.cn
互联网新闻信息服务许可证:31120170006
增值电信业务经营许可证:沪B2-2017116
© 2014-2026 上海东方报业有限公司




