- +1
《柳叶刀》子刊:做好这件事,大大降低娃的哮喘风险
原创 蓝鲸晓虎 医学界儿科频道

儿科急诊场景A输液室:哭闹声此起彼伏、震耳欲聋,家长不惜等待几小时也要给孩子打上抗生素。
儿科急诊场景B治疗室:哮喘发作的孩子面色发紫,上气不接下气地对着口含嘴做雾化吸入,一旁的家长看得十分揪心。

不信看下图:
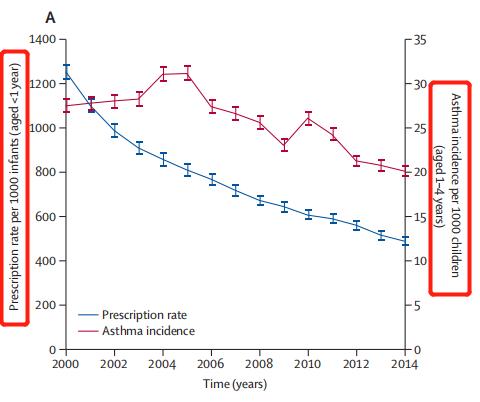
2000年,1-4岁儿童在1岁以前的抗生素量1253.8剂/每1000人(1219.3-1288.9),14年后,这一比例下降到了489.1剂/每1000人(467.6-511.2)(相对减少61.0%)
2000-2014年间,1-4岁儿童哮喘的年发病率从27.3/每1000人(26.8-28.3)下降到20.2/每1000人(19.5-20.8)
从上图曲线来看,两者的相关度非常高,
是否有什么猫腻?
确实!
在调整了其他混杂因素后,研究人员发现抗生素处方每增加10%,哮喘的发生率也增加24%。

研究人员表示“我也还不知道”。也许是上述因素能干扰婴儿体内的微生物种群、群落演替和多样性而导致菌群失调,而几乎“无所不能”的肠道菌群又暗搓搓影响了哮喘的发生……
最近,一项发表于《柳叶刀呼吸病学(The Lancet Respiratory Medicine)》杂志的研究进一步佐证了这一猜测。
又又又又是肠道菌群???
了解了加拿大抗生素使用率和儿童哮喘的发生趋势后,研究人员又分析了来自加拿大健康婴儿纵向发育(CHILD)前瞻性出生队列的儿童数据。
在最终纳入的2644位5岁儿童中,164人(6.2%)被确诊为哮喘,462人 (17.5%)在1岁前使用过抗生素。
那么,研究人员从这些收集的数据中发现了什么?

婴儿期抗生素使用与儿童哮喘发生率
我们知道,呼吸道感染可能是抗生素使用的指征和哮喘的危险因素。因此,为了解决指征混淆的风险,研究者从462个在1岁前使用过抗生素的儿童中,又排除了95名因呼吸道症状接受抗生素治疗的儿童,发现两者之间关联的校正OR为2.15(1.37–3.39),p=0.0009。
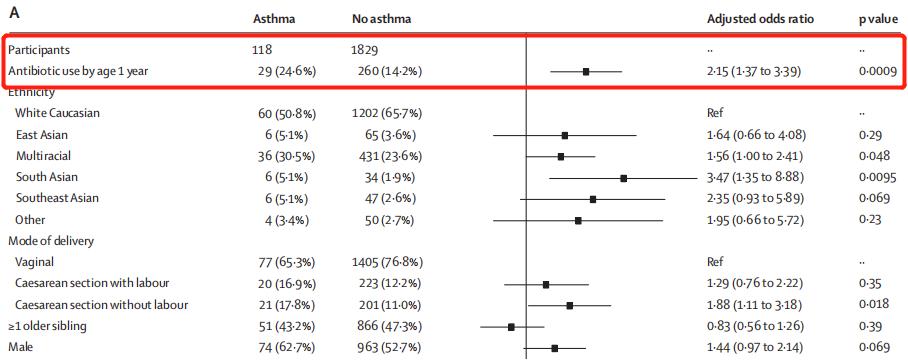
用人话说就是,1岁前用过抗生素,那么5岁时患哮喘的风险就会升高115%!

剂量-反应效应
随着抗生素疗程的增加,哮喘的风险也增加,呈现明显的剂量-反应效应(aOR 1.44[1.16–1.79];p=0.0008)。
在2182名未使用抗生素的儿童中,有114名(5.2%)发生哮喘;
使用1个疗程的284名儿童中,有23人(8.1%)发生哮喘;
使用2个疗程的49名儿童中,有5人(10.2%)发生哮喘;
暴露于至少3疗程的34名儿童中,有6人(17.6%)发生哮喘。

3
抗生素暴露影响肠道菌群!
研究人员随后探讨了抗生素暴露对肠道菌群的影响。在1岁时,使用抗生素的疗程较多,与肠道菌群多样性显著降低相关。
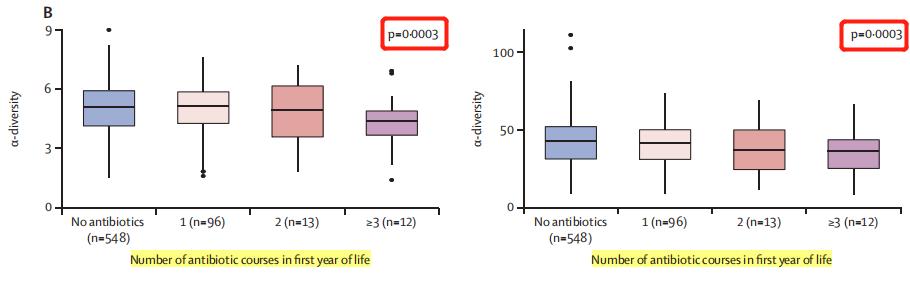
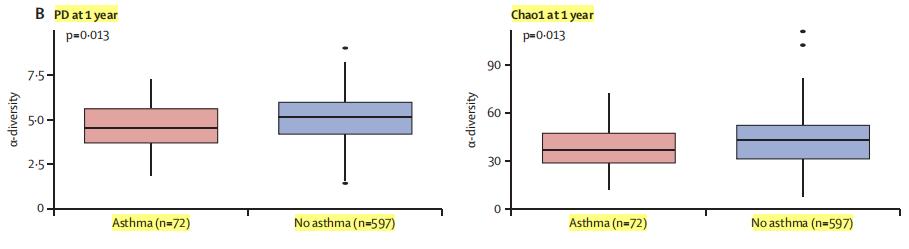
注:研究人员从婴儿3个月和12个月大时收集的粪便样本中提取16srrna基因,通过对该基因的V4高变区进行测序,确定了队列中婴儿的肠道微生物群。用Faith系统发育多样性(PD)和Chao1的α多样性指数来衡量细菌类群的多样性。
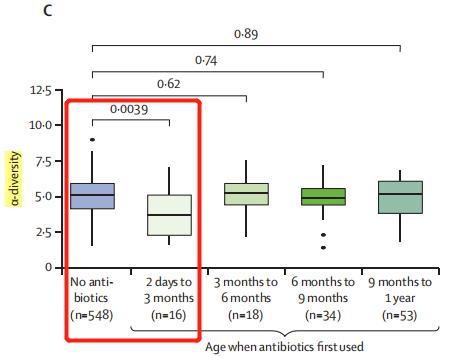
此外,在3月龄前接受过抗生素治疗的婴儿,在1岁时大便标本中α-多样性显著降低,而3月龄之后使用抗生素则未观测到这一效应。
4
肠道菌群与哮喘
研究显示,5岁时被诊断为哮喘的儿童,其1岁时的肠道菌群多样性(PD和Chao1数值)低于不发生哮喘的儿童,这一点与研究假设一致。
5
肠道菌群失调助推哮喘发病
最后,研究者建立结构方程模型以解释肠道菌群在婴儿期抗生素暴露和儿童期发生哮喘中的作用,发现1岁时的肠道菌群是早期抗生素暴露与5岁发生哮喘之间的重要中介因素,抗生素和哮喘之间没有明显的直接作用(p=0.25)。
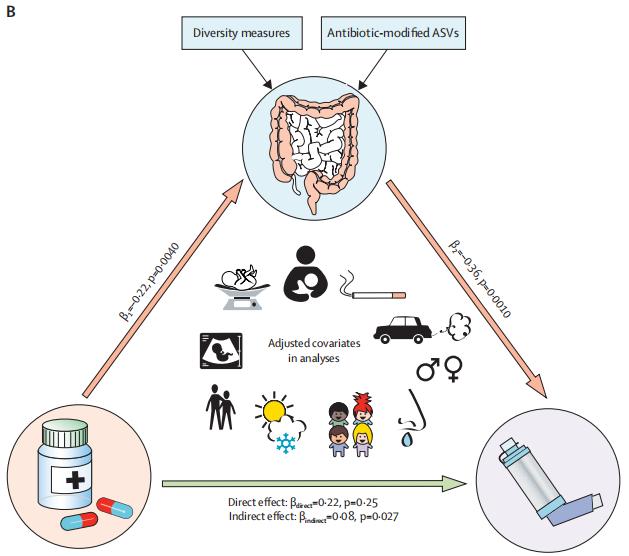
除了细菌多样性减少外,接受抗生素和哮喘的儿童队列中的肠道微生物群有五个关键菌类也发生减少。在与抗生素暴露相关的细菌种类中,有两种通过产生免疫调节性短链脂肪酸(SCFAs)与哮喘发生联系。
这一发现揭示了细菌的免疫调节代谢物的潜在生理作用,以及特定菌群的消耗如何引起免疫系统发育,使之向过敏表型倾斜。未来还需结合亚基因组和代谢组学数据来证实这篇研究的发现。

最后,研究人员发出了一个灵魂拷问——既然抗生素使用影响了菌群多样性,那么,在抗生素暴露后,是否应该使用新型疗法来维持微生物群的多样性?
emmmm,你怎么看?
研究者给出的总结是,避免由不必要的抗生素使用引起的菌群失调是减少哮喘发病率的最佳途径。
减少抗生素使用,预防很重要!
减少抗生素使用不光体现在合理用药,防止人群中出现大范围的耐药,还体现在对感染预防的注重,即无病防病。
比如近期《美国感染控制杂志》就指出:日常注意卫生,可以减少多达30%的抗生素需求。

具体说来,就包括做好手卫生和家庭重要物品表面——桌子、衣物、餐具、毛巾、洗手台、家具等的消毒,这可以大大减轻细菌聚集和细菌感染的风险。
所以,
在一天中
你家娃会洗几次手?

1.Patrick DM, Sbihi H, Dai DLY, Al Mamun A, Rasali D, Rose C, Marra F, Boutin RCT, Petersen
C, Stiemsma LT et al: Decreasing antibiotic use, the gut microbiota, and asthma incidence in
children: evidence from population-based and prospective cohort studies. The Lancet Respiratory Medicine, 2020.
2. Abreo A, Gebretsadik T, Stone CA, Hartert TV. The impact of modifiable risk factor reduction on childhood asthma development. Clin Transl Med 2018; 7: 15.
3. Russell SL, Gold MJ, Hartmann M, et al. Early life antibiotic-driven changes in microbiota enhance susceptibility to allergic asthma. EMBO Rep 2012; 13: 440–47.
4. Sokol H, Pigneur B, Watterlot L, et al. Faecalibacterium prausnitzii is an anti-inflammatory commensal bacterium identified by gut microbiota analysis of Crohn disease patients. Proc Natl 5. Acad Sci USA 2008; 105: 16731–36.
5. Wang Q, Li F, Liang B, et al. A metagenome-wide association study ofgut microbiota in asthma in UK adults. BMC Microbiol 2018; 18: 114.
6. Fujimura KE, Sitarik AR, Havstad S, et al. Neonatal gut microbiota associates with childhood multisensitized atopy and T cell differentiation. Nat Med 2016; 22: 1187–91.
7. Wrigley DM. Inhibition of Clostridium perfringens sporulation by Bacteroides fragilis and short-chain fatty acids. Anaerobe 2004; 10: 295–300.
8. Ruiz VE, Battaglia T, Kurtz ZD, et al. A single early-in-life macrolide course has lasting effects on murine microbial network topology and immunity. Nat Commun 2017; 8: 518.
9. Maillard J-Y, Bloomfield S, Courvalin P, Essack S, Gandra S, Gerba C, Rubino J, Scott E:
Reducing antibiotic prescribing and addressing the global problem of antibiotic resistance by targeted hygiene in the home and everyday life settings: A Position Paper. American Journal of Infection Control 2020.
本文来源:医学界儿科频道
本文作者:蓝鲸晓虎
责任编辑:李小荣
本文为澎湃号作者或机构在澎湃新闻上传并发布,仅代表该作者或机构观点,不代表澎湃新闻的观点或立场,澎湃新闻仅提供信息发布平台。申请澎湃号请用电脑访问http://renzheng.thepaper.cn。




- 报料热线: 021-962866
- 报料邮箱: news@thepaper.cn
互联网新闻信息服务许可证:31120170006
增值电信业务经营许可证:沪B2-2017116
© 2014-2024 上海东方报业有限公司




