- +1
非ST段抬高心梗如何诊断?15点总结最新指南
原创 周鹏 医学界心血管频道

欧洲多国新型冠状病毒性疾病(Covid-19)疫情反弹正在进行时,在“沧桑岁月,机会无限(Challenging Times, Infinite Possibilities)”的主题下,为期3天、世界规模最大的心血管疾病学术会议欧洲心脏心脏协会(ESC)科学年会在线上如期进行。
8月29日,ESC分别在其官方杂志《European Heart Journal,EHJ》和网站上同步在线发布了“非ST段抬高的急性冠脉综合征”、“心房颤动”等四大指南。本文特邀请京东方健康服务事业群周鹏医生对《2020 ESC无持续性ST段抬高型急性冠脉综合征管理指南》的重中之重部分即15个“关键信息”予以述评,以飨读者。

1
诊 断
胸部不适是NSTE-ACS患者启动诊断和治疗级联的主要症状。
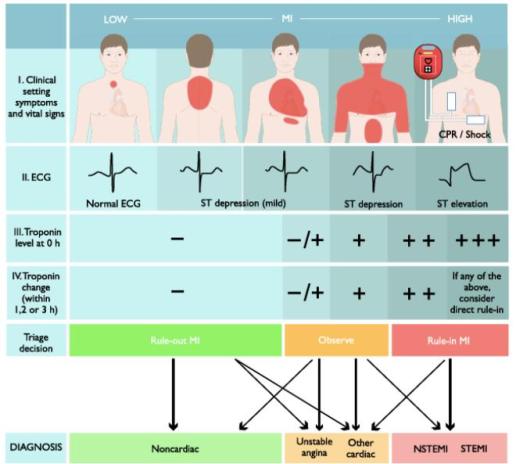
不稳定型心绞痛患者的死亡风险在很大程度上较低,从积极的药物治疗和侵入性方法中获益相对较少。
周鹏医生点评:
从心脏骤停、心源性休克、急性心梗、不稳定型心绞痛、稳定性心绞痛综合征到无症状性心肌缺血,冠心病是一个范围广泛的、连续的疾病病谱。
NSTE-ACS分为非ST段抬高的急性心梗即NSTEMI和不稳定型心绞痛两种情况,在整个急性冠脉综合征(ACS)中,NSTE-ACS占50%-75%。NSTE-ACS是一个可以治疗和长期控制的疾病。
NSTE-ACS的诊断和评估是一个挑战,即使在有经验的医院,ACS的漏诊率也高达2%。
误诊,长期给患者带上一顶“冠心病”的帽子,造成不必要的经济和精神损失;漏诊,对患者来说是一个悲剧。
2
肌钙蛋白分析
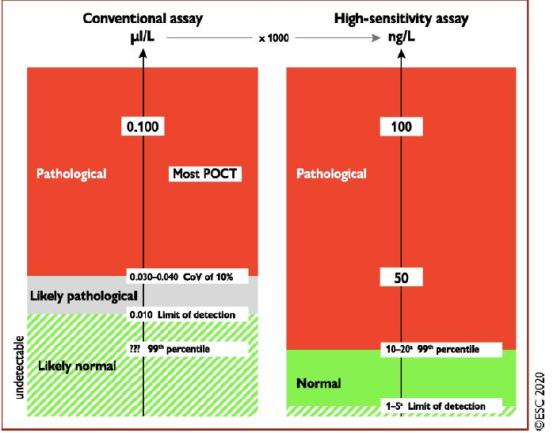
目前,在NSTE-ACS的早期诊断方面,高灵敏度的肌钙蛋白(hs-cTnT/I)检测优于敏感性较低的其它检测方法,因为hs-cTnT/I检测以等同的低成本提供更高的诊断准确性。
值得注意的是,心梗以外的许多心脏病理改变也会导致心肌细胞损伤,引起心肌肌钙蛋白水平升高。
周鹏医生点评:
hs-cTnT/I的检测,有最佳的“费用-效益比”。
hs-cTnT/I对心肌坏死和损伤的敏感性高,但特异性就比较低,易导致把临床其它引起hs-cTnT/I升高的情况误诊为NSTE-ACS。
3
其它生化标记物
当hs-cTnT/I与其它生化标记物联合使用时,其他生物标志物可能在特定临床背景中具有临床相关性。
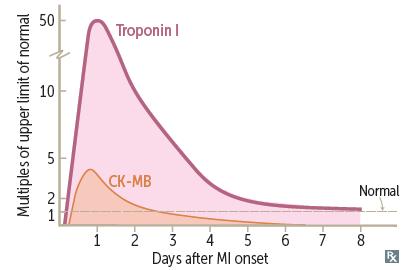
心梗后肌酸磷酸激酶的同工酶MB(CK-MB)下降更快,可能为早期再梗死的诊断提供附加价值。
在无法进行hs-cTn/I检测的情况下(这种情况越来越少见),推荐常规使用Copeptin作为早期排除心梗的附加生化标记物。
周鹏医生点评:
肌钙蛋白升高速度快,持续时间长;CK-MB升高速度慢,持续时间短(见下图),因此,CK-MB是临床上判断是否为再梗死的重要生化指标。
快速诊断或排除方法
由于在发病时检测心梗具有较高的敏感性和诊断准确性,使用hs-cTn分析可缩短第二次cTn评估的时间间隔。
推荐使用0小时/1小时(0 h / 1 h)肌钙蛋白检测方案(最佳选择,即在0 h和1 h抽血)或0 h / 2 h方案(次优选择, 0 h和2 h抽血)。

将0h/1h和0h/2h检测肌钙蛋白与临床和心电图结果结合使用,可以识别早期出院和门诊管理的患者。
周鹏医生点评:
1)心梗(有心肌的坏死或损伤)发生后,1-6小时内就可探测到hs-cTn。hs-cTn水平在24小时达到峰值,7-14天后才能回到基线水平。因此有的教科书和指南建议起病后3-6小时或心电图有改变时才重复测hs-cTn。
本版新指南明确指出:0 h / 1 h抽血查hs-cTn是最佳方案,0 h / 2 h是次优先选择。
2)由于ACS是危险但有可治的病,因此,hs-cTn的阈值设得很低,其目的就是不放走一个可疑的患者,同时,如果连续测得的hs-cTn都在阈值以下,高达99%的NPV,可以放心排除诊断。
5
混杂因素的hs-cTn
除了存在或不存在心梗外,有四种临床情况可影响血液循环中hs-cTn的浓度。
年龄(非常年轻的健康人和健康的老年人之间,浓度差异可达300%);
肾功能障碍(在很高和和很低eGFR值、其它方面健康的患者之间,浓度差异高达300%);
胸痛发作的方式:影响也是是很大的(差异大于300%);
性别方面:有一定影响(差异40%)。
周鹏医生点评:
除心梗外,临床上引起引起hs-cTn的原因不少,肺栓塞、脓毒血症、甲亢等都可以直接或间接影响心肌而导致hs-cTn升高,因此hs-cTn的对冠心病心梗的特异性不强,阳性预测值不高,需要考虑或排除引起hs-cTn升高的众多原因。
6
缺血性风险评估
初始hs-cTn水平和心电图改变为临床增加了短期和长期死亡方面的预后信息。
hs-cTn水平越高,死亡风险越大。
对所有NSTE - ACS患者也应测定血清肌酐和值。利钠肽可能提供进一步的预后信息和可能有助于危险分层。
周鹏医生点评:
hs-cTn水平有比较好的预后预测价值,但需要结合心电图、血肌酐和eGFR等多种要素进行综合判断。
7
出血风险评估
包括最近在高出血风险(HBR)患者中进行的高出血风险学术研究(Academic Research Consortium for High Bleeding Risk,ARC-HBR)是一种实用的方法。
这些患者以前被排除在双联抗血小板治疗(DAPT)持续时间或强度的临床试验之外。PRECISE-DAPT评分对大出血有适当的预测价值,可用于有关DAPT持续时间的指导和知情决策。
它们(出血风险的评估)在改善病人预后方面的价值尚不清楚。
周鹏医生点评:
抗血小板、抗血栓和抗凝与出血风险之间,始终是一个两难的境地(Dilemma)。
医生的职责,就是代表患者的最大利益,在“最佳费用-效益比”、“最佳风险-得益比”之间,为患者找一个在现有循证医学证据基础上的最佳平衡点。
8
无创评估
即使排除了心梗后,根据临床评估需要仍可选择无创或有创影像学检查。由于扫描正常可排除冠状动脉疾病,CT冠脉造影(CCTA)可能是临床上对低到中度不稳定心绞痛可能性者的一种检查选择。
在排除ACS(通过排除冠状动脉疾病)方面CCTA有很高的阴性预测值(NPV),而且对于急诊科的ACS验前概率低到中度且CCTA结果正常的者,预后预测价值非常好。
此外,前期CCTA成像降低了高危患者有创冠脉造影(ICA)的需要。
在风险评估的基础上,磁共振负荷成像、负荷超声心动图或核素扫描也是一种选择。
周鹏医生点评:
NSTE-ACS是紧急情况,应根据患者的临床表现、心电图和hs-cTn结果进入相应的临床路径。在胸痛患者中,CCTA对ACS的敏感性近100%,特异性为54%,因此阴性预测值(NPV)也接近100%,但阳性预测值仅17%。所以在ACS背景,CCTA仅用于轻到中度风险患者的排除诊断。
9
有创性方法的危险分层
基于hs-cTn测量、GRACE风险评分>140以及动态的新ST段改变或推测的ST段改变可改善主要不良心脏事件和早期生存,建议早期常规在入院24小时内采用有创方法诊治NSTEMI。
根据血流动力学状态、心律失常情况、有无急性心力衰竭或持续性胸痛等,对高度不稳定的患者,需要立即进行有创血管造影。在所有其他临床表现中,可根据无创测试或临床风险评估来选择有创方法。
周鹏医生点评:
对NSTE-ACS,对所有心血管疾病患者,如果不能控制“两个不稳定”,即血液动力学不稳定和心电不稳定,没有任何含糊,赶紧诉诸于有创方法和手段——这是不变“金科玉律”。
10
血运重建策略
NSTE-ACS患者PCI的主要技术方面与CAD其他表现的有创评估和血运重建策略没有区别。
在接受有创评估的NSTE-ACS患者中,无论是否采用PCI均推荐桡动脉通路。
多支血管病变在NSTE-ACS中是常见的,血运重建的时间和完全性应根据所有狭窄、年龄、一般患者情况、合并症和左心室功能等具体情况来决定。
周鹏医生点评:
NSTE-ACS患者血运重建策略没有特殊性,根据患者的具体情况而定。
11
非阻塞性冠状动脉的心梗
非阻塞性冠状动脉疾病的心梗(MINOCA)包含了一组不同的潜在病因,可能包括冠状动脉和非冠状动脉的病理情况,后者包括心脏和心脏外疾病。目前的共识中,MINOCA排除了心肌炎和Takotsubo综合征。
心脏磁共振成像是一个关键的诊断工具,因为它在85%以上的患者中确定了潜在的原因和随后适当的治疗。
周鹏医生点评:
在看脂肪组织浸润、淀粉样变、炎症反应、心肌病、存活心肌等方面,核磁共振有很多优势。近年来,心脏核磁共振显像技术发展很快,但核磁共振显像所用的时间比较长,限制了其在急诊背景的应用。
12
自发冠状动脉夹层
自发冠状动脉夹层(Spontaneous coronary artery dissection,SCAD)定义为一种非动脉粥样硬化、非创伤性或医源性的、继发于滋养管出血或内膜的撕裂的冠状动脉壁剥离,它占所有ACS的4%,但有报道在60岁以下的妇女中发生率很高(据报道可占这个人群ACS的22%-35%)。
冠状动脉内显像对诊断和治疗导向有重要意义,医学治疗仍有待确定。
周鹏医生点评:
因为有天然雌激素保护,更年期前存在自然月经周期的中青年女性,是冠状动脉粥样硬化性心脏病心肌梗死的低危人群,这个人群,除了“被得冠心病心肌梗死”外,实际上永远不会有冠心病的心梗(见下图),但不能掉以轻心的。
要牢记的是,尽管这个人群是冠心病ACS的低危人群,但在这个人群中,有种整个人群中比较少见的情况相对多见,这就是:“自发冠状动脉夹层(SCAD)”。
使用P2Y12受体抑制剂预处理
对于冠状动脉解剖结构不清楚和有创管理正在计划中的NSTE-ACS患者,由于缺乏既定的益处,不推荐使用P2Y12受体抑制剂进行常规的预处理。但是,可以根据病人的出血风险,在特定的情况下考虑。
周鹏医生点评:
没有明确的得益,不轻易用药。
14
治疗后抗血小板治疗
除非有禁忌症,一般建议使用P2Y12受体抑制剂和阿司匹林组成的双联抗血小板治疗(DAPT)治疗12个月,而不考虑支架类型。
DAPT持续时间可缩短(<12个月)、延长(>12个月),DAPT也可通过切换药物或降级来修改。这些决定取决于对个体患者的临床判断,由患者的缺血和出血风险、不良事件的发生、合并症、联合用药和各自药物的可用性所驱动。
周鹏医生点评:
支架后“双抗”1年是个基本原则,但延长、缩短等实际上也是患者的依从性和“费用-效益”等因素决定。
15
三重抗凝治疗
在至少6%-8%的PCI患者中,需要长期口服抗凝,并且应该继续服用抗凝药。
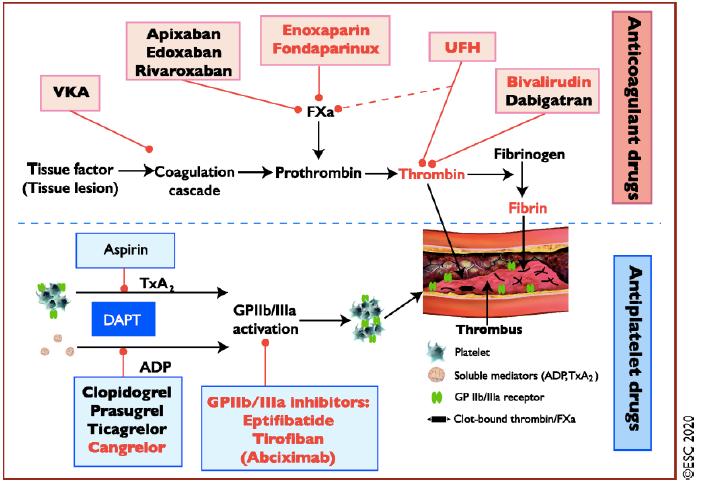
DAPT加NOAC的推荐剂量用于预防中风。
单抗(SAPT)(优选氯吡格雷,在现有试验中超过90%的病例选择)被推荐为短至1周的三抗(TAT)(NOAC和DAPT)后近12个月的默认策略。
当缺血风险超过出血风险时,DAPT可延长至1个月。
周鹏医生点评:
“双抗”基础上再加抗凝,最大的担忧是增加的出血风险,这是“风险-得益比”问题。在我国,在非急诊背景,让患者或患者家属充分知情并在此基础上做出充分知情选择,尤为重要。
专家简介
周鹏医生
周鹏 ,男,临床医学博士、哲学博士、心血管内科副主任医师,留美博士后、研究员,北京明德国际医院内科主任。周鹏医生是《西南医科大学学报》特约编委,中华医学会急诊医学分会心肺复苏学组委员,中国抗衰老促进会慢病防控工作委员会专家组常委,美国心脏协会会员,美国生理学会会员,美国心脏骤停基金会义务教员,美国科研协会会员,国际心电学会官方杂志Journalof Electrocardiology 和欧洲心脏协会官方杂志CardiovascularResearch等国际专业期刊的论文评阅人,Journal of Cardiovascular Disease Research(JCDR)总编辑、美国华裔心脏协会(CNAHA)学术/教育委员会主席(2012-2018)、公共健康教育部部长(2018-)。
从2007年以来,49篇科研摘要被美国心脏协会(AHA)科学年会接受并已发表在美国的《Circulation》杂志增刊上。

本文专家:北京明德国际医院内科 100015 周鹏
原标题:《非ST段抬高心梗如何诊断?15点总结最新指南!| ESC 2020》
本文为澎湃号作者或机构在澎湃新闻上传并发布,仅代表该作者或机构观点,不代表澎湃新闻的观点或立场,澎湃新闻仅提供信息发布平台。申请澎湃号请用电脑访问http://renzheng.thepaper.cn。





- 报料热线: 021-962866
- 报料邮箱: news@thepaper.cn
互联网新闻信息服务许可证:31120170006
增值电信业务经营许可证:沪B2-2017116
© 2014-2026 上海东方报业有限公司




